Рис. 1. Нервная доля (НД) — часть гипофиза сзади от бугорной части (БЧ) и промежуточной доли гипофиза. Нервная доля является прямым продолжением гипоталамуса (Г). Основная масса нервной доли сформирована терминалями гипоталамо-гипофизарного тракта.
Рис. 2. Нервная доля состоит из многочисленных гипоталамических безмиелиновых нервных волокон (НВ), фенестрированных капилляров (Кап), незначительной доли соединительнотканной стромы в межкапиллярных пространствах и клеток, характеризующих нервную долю, — питуицитов. На препарате, окрашенном хромоалюминием (верхняя половина рис. 2), нейросекреторный материал виден в виде маленьких расширений вдоль нервного волокна — телец Херринга (ТХ). На обычно окрашенном срезе (нижняя половина рис. 2) ясно видны только ядра питуицитов. Выделенный рамкой участок представлен на рис. 3.
Рис. 3. Эндотелиальная клетка (ЭК) фенестрированного капилляра окружена перицитом (П) и капиллярной базальной мембраной (кБМ). В околокапиллярном пространстве (ОП) присутствуют коллагеновые микрофибриллы и отростки (О) фиброцитов. Околокапиллярная базальная мембрана (ОБМ) отделяет околокапиллярное пространство от многочисленных безмиелиновых нейросекреторных аксонов (НА) гипоталамо-гипофизарного тракта. В то время как большинство аксонов заканчивается своими расширенными окончаниями (см. звездочки) на межкапиллярной базальной мембране, некоторые из них проходят рядом с капиллярами к другим капиллярам. Среди нейросекреторных аксонов некоторые могут достигать значительных размеров, образуя варикозы (В), заполненные окруженными одинарной мембраной нейросекреторными гранулами (НсГ), которые содержат вазопрессин или окситоцин, близкий к субстанции-носителю нейрофизину. Межкапиллярные окончания аксонов и варикозные расширения описаны как тельца Херринга. Кроме нейросекреторных гранул, аксоны содержат митохондрии и синаптоидные пузырьки (СП) неизвестного назначения. Содержимое нейросекреторных гранул может быть выделено из аксонов путем экзоцитоза или сохраняться внутри них.
Гипоталамо-гипофизарный тракт
Гипоталамо-гипофизарный тракт (ГГT) — это пучок плотно прилегающих друг к другу безмиелиновых нейросекреторных аксонов (50000—100000), которые идут от различных ядер гипоталамуса (группы нейросекреторных клеток) и сходятся к стволу воронки, заканчиваясь в нервной доле и в воронке (В).
Гипоталамо-гипофизарный тракт включает:
- супраоптико- и паравентрикулогипофизарный тракты (СП), в которые входят аксоны нейросекреторных клеток супраоптического (СОЯ) и паравентрикулярного (ПВЯ) ядер;
- тубероинфундибулярный тракт (ТИТ), включающий аксоны, которые берут начало из вентромедиального (ВМЯ), дорсомедиального (ДМЯ) и инфундибулярного (ИЯ) ядер.
Гипоталамо-гипофизарный тракт представляет собой путь транспортирования гормонов гипоталамуса посредством аксоплазматического тока. Супраоптикогипофизарный тракт переносит антидиуретический гормон (вазопрессин) и окситоцин, тогда как тубероинфундибулярный тракт транспортирует некоторые рилизинг-гормоны. Выделенный рамкой участок нервной доли увеличен на рис. 2.
Питуициты
Питуициты (Пт) — специфические клетки нервной доли, распределенные среди аксонов. Питуициты — продолговатые и/или неправильной звездчатой формы клетки с овальными, часто зазубренными ядрами. Цитоплазма содержит умеренно развитые клеточные органеллы. Пучки микрофиламентов идут через тело клетки. Питуициты находятся в тесном контакте с нейросекреторными аксонами, которые деформируют их тела, и околокапиллярными пространствами. Вероятно, питуициты — специально дифференцированные клетки нейроглии с поддерживающей и метаболической функцией для нейросекреторных аксонов.
Recommended textbook solutions
Precalculus: Mathematics for Calculus
7th Edition•ISBN: 9781305071759 (4 more)Lothar Redlin, Stewart, Watson
8,797 solutions
Thinking Mathematically
5th Edition•ISBN: 9780321645852 (11 more)Robert F. Blitzer
7,557 solutions
Statistical Techniques in Business and Economics
15th Edition•ISBN: 9780073401805 (11 more)Douglas A. Lind, Samuel A. Wathen, William G. Marchal
1,236 solutions
Linear Algebra and Its Applications
5th Edition•ISBN: 9780321982384 (4 more)David C. Lay, Judi J. McDonald, Steven R. Lay
2,070 solutions
Педиатрический факультет Лекция: «Центральные органы эндокринной системы» . Доцент Курумчина С. Г.
Органы эндокринной системы
Функции органов эндокринной системы § Регуляция и координация функций организма
Общая характеристика эндокринных желёз § 1. Отсутствие выводного протока, секрет непосредственно поступает в кровь. лимфу, цереброспинальную жидкость. § 2. Обилие кровеносных или лимфатических сосудов. § 3. Гемокапилляры часто синусоидного типа и находятся в тесном контакте с эндокринными клетками.
Уровни организации эндокринной системы § 1. Центральные регуляторные органы: § -гипоталамус, § -гипофиз, § -эпифиз. § 2. Периферические эндокринные железы: § -щитовидная железа, § — паращитовидные железы, § -надпочечники. §
продолжение § 3. Периферические органы, осуществляющие эндокринную и неэндокринную функции: § -яички и яичники, § -плацента, § -клетки островков поджелудочной § железы, § -тимус, § -почки. § 4. Одиночные гормонопродуцирующие клетки в стенке внутренних органов (ДЭС –диффузная эндокринная система).
§ § Источники развития эндокринных желёз 1. Эпителий передней кишки – тироциты щитовидной железы, паращитовидные железы, эпителиальная строма долек тимуса, аденогипофиз. 2. Энтодерма кишечной трубки – островки поджелудочной железы. 3. Целомический эпителий мезодермального происхождения – корковое вещество надпочечников, эндокринные клетки гонад. 4. Нейрального происхождения – эпифиз, нейрогипофиз, кальцитониноциты щитовидной железы, мозговое вещество надпочечников, параганглии.
Свойства гормонов 1. Высокая биологическая активность в очень малых физиологических дозах. 2. Избирательность действия, т. е. наличие клетокмишеней. 3. Дистантное действие на клетку-мишень, т. е. вдали от места синтеза гормона. 4. Паракринное действие, т. е. клетка-мишень находится рядом с эндокринной клеткой (эпителий ЖКТ, органов дыхания, мочеполовых систем). 5. Аутокринное действие, т. е. клетка, которая синтезирует гормон имеет рецептор к этому гормону (Т-лимфоцит)
продолжение 6. Отсутствие видовой специфичности, т. е. одинаковые гормоны человека и животных имеют идентичное химическое строение. 7. Наличие прямых и обратных связей между эндокринными клетками-мишенями (регулируется уровень гормонов). 8. Химическая природа гормонов: белки, производные одной аминокислоты, стероидные. 9. По физиологическому действию различают пусковые гормоны (нейрогормоны) – стимулируют образование гормонов в других эндокринных железах; и гормоны-исполнители – влияют на обменные процессы непосредственно в клетках и тканях.
Гипоталамус § 1. Высший центр регуляции вегетативных функций организма и высший центр эндокринной системы. § 2. Это участок промежуточного мозга в области дна третьего желудочка мозга. § 3. Нервные и нейросекреторные клетки располагаются в виде ядер, число которых превышает 30 пар.
Строение нейросекреторной клетки 1. Имеют строение типичного нейрона. 2. Развит синтетический (ЭПС) и секреторный (комплекс Гольджи) аппараты. 3. Терминали аксонов этих клеток образуют синапсы на стенке гемокапилляров и поэтому находятся вне гематоэнцефалического барьера.
Крупноклеточные ядра переднего гипоталамуса § 1. Супраоптическое. § 2. Паравентрикулярное. § Аксоны нейросекреторных клеток этих ядер покидают гипоталамус, транзитом идут через медиальную эминенцию (срединное возвышение) и гипофизарную ножку, проникают в заднюю долю гипофиза, где образуют синапсы на капиллярах.
Белковые нейрогормоны крупноклеточных ядер: § 1. Вазопрессин (антидиуретический гормон). § 2. Окситоцин.
§ § § Физиологическое действие вазопрессина 1. Повышает тонус гладких миоцитов в стенке артериол (повышение артериального давления). 2. Усиливает реабсорбцию воды в дистальных отделах канальцев и собирательных трубочках почек. Физиологическое действие окситоцина 1. Сокращение миометрия матки во время родов. 2. Сокращение миоэпителиальных клеток в концевых отделах и выводных протоках молочных желёз. 3. Сокращение миоидных клеток извитых семенных канальцев яичка и миоцитов семявыносящих путей.
Мелкоклеточные ядра медиобазального гипоталамуса § § 1. Аркуатное. 2. Медиальное. 3. Вентромедиальное. Вырабатывают аденогипофизотропные белковые гормоны либерины и статины, которые попадают к клеткам аденогипофиза по воротной вене.
§ 1. Либерины (усиливают выработку гормонов клетками аденогипофиза). § 2. Статины (угнетают выработку гормонов клетками аденогипофиза). § Эти гормоны попадают к клеткам аденогипофиза по воротной системе сосудов.
Воротная система сосудов § 1. Аксоны мелких нейросекреторных клеток образуют синапсы на первичной капиллярной сети (разветвления верхней гипофизарной артерии) в срединном возвышении. § 2. Первичная сеть капилляров собирается в воротные вены, которые проникают в переднюю долю гипофиза. § 3. Воротные вены распадаются на вторичную сеть капилляров, которые контактируют с эндокринными клетками аденогипофиза
Гипофиз § По происхождению подразделяют на аденогипофиз и нейрогипофиз. § Аденогипофиз образуется из эпителия крыши ротовой бухты (эктодерма) на 4 -й неделе в виде гипофизарного кармана. § Нейрогипофиз – нейрального происхождения (нервная трубка)и развивается из материала воронки 3 -го желудочка мозга. § Эти части вступают в контакт и образуют гипофиз.
Развитие гипофиза
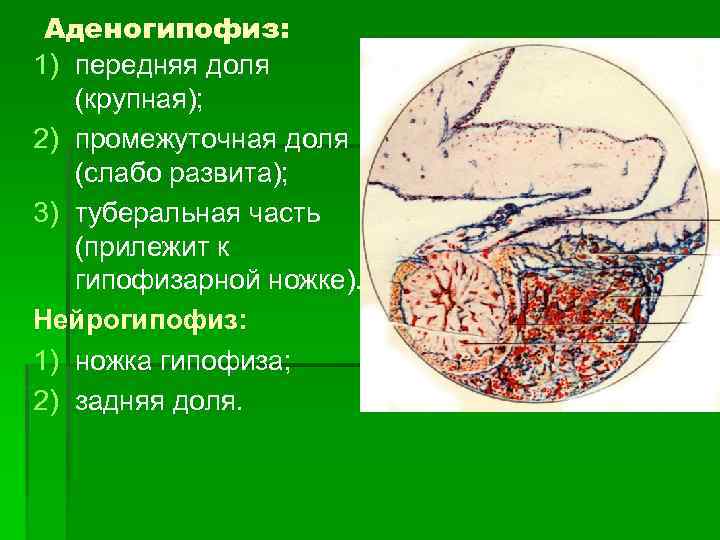
Аденогипофиз: 1) передняя доля (крупная); 2) промежуточная доля (слабо развита); 3) туберальная часть (прилежит к гипофизарной ножке). Нейрогипофиз: 1) ножка гипофиза; 2) задняя доля.
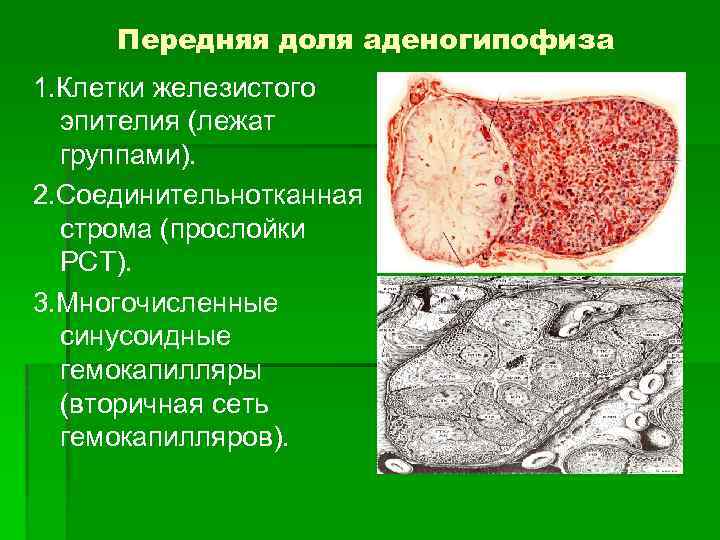
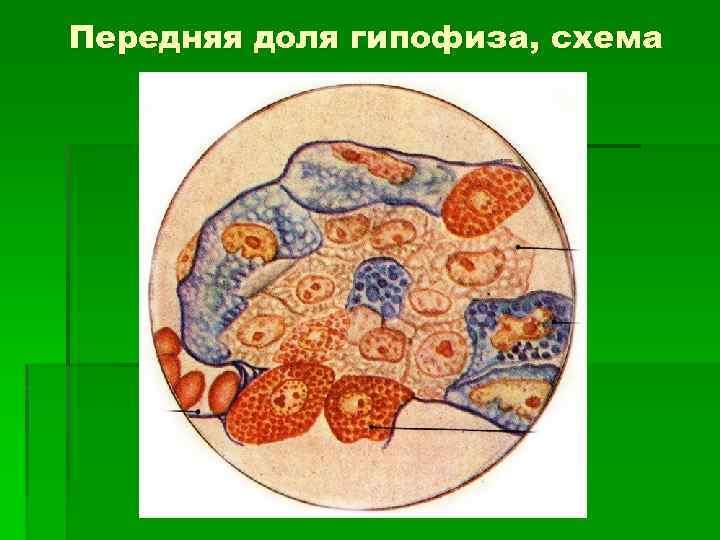
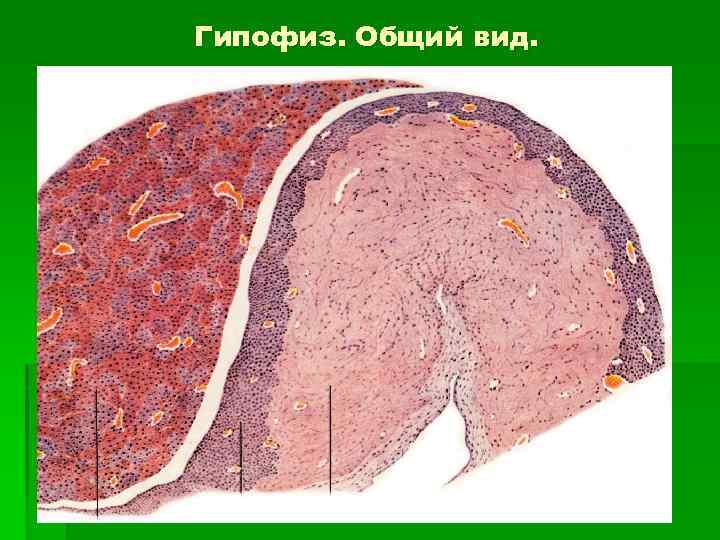
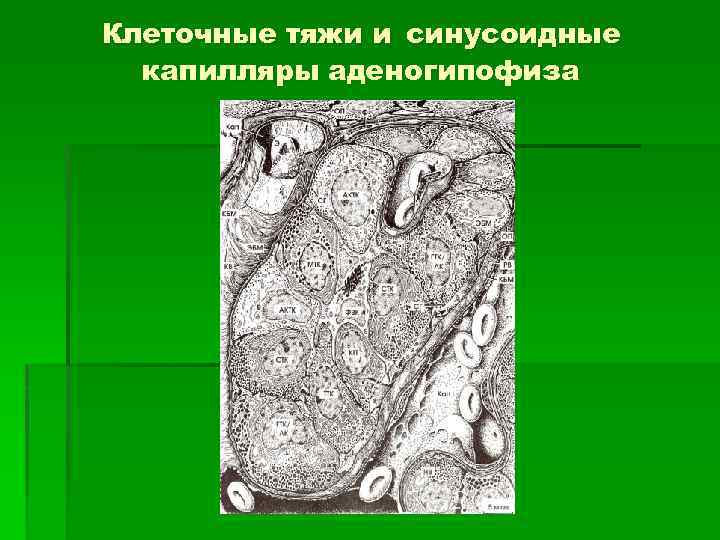
Передняя доля аденогипофиза 1. Клетки железистого эпителия (лежат группами). 2. Соединительнотканная строма (прослойки РСТ). 3. Многочисленные синусоидные гемокапилляры (вторичная сеть гемокапилляров).
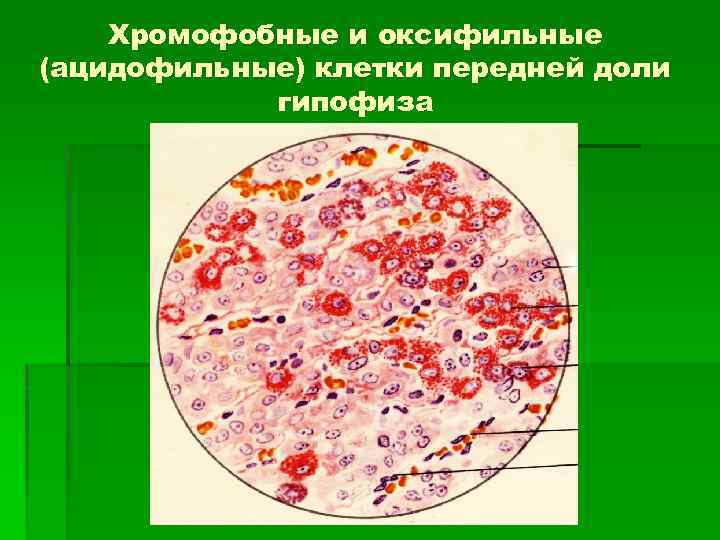
По особенностям окраски цитоплазмы выделяют типы железистых клеток: 1. Хромофобные – окрашены очень слабо (50 -60% всех клеток). 2. Базофильные – цитоплазма окрашивается в фиолетовый цвет (до 15% всех клеток). 3. Ацидофильные – цитоплазма имеет оранжево-красный цвет (30 -40% всех клеток)
Хромофобные клетки § Сборная группа клеток, среди которых находятся: § 1) хромофильные клетки, которые ещё не накопили выделили секреторные гранулы; § 2) резервные камбиальные клетки; § 3)фолликулозвёздчатые – имеют длинные отростки, группируются в фолликулы, в полостях которых накапливаются гликопротеиды – медиаторы иммунитета, способны фагоцитировать гибнущие клетки.
Клетки передней доли гипофиза. Рисунок.
Ацидофильные клетки: форма клеток круглая округлое ядро расположено в центре § 1. Соматотропоциты образуют соматотропный гормон (СТГ), гранулы гормона мелкие –стимулирует процессы роста всех тканей и органов. § 2. Лактотропоциты образуют гормон пролактин (ЛТГ), гранулы гормона очень крупные – стимулирует развитие молочных желёз, лактацию, секрецию прогестерона жёлтым телом яичника
Хромофобные и оксифильные (ацидофильные) клетки передней доли гипофиза
Ацидофильные соматотропоциты (гормон СТГ) и лактотропоциты (гормон ЛТГ)
Базофильные гонадотропоциты 1. Крупные неправильной округлой формы. 2. Ядро расположено эксцентрично. 3. Секреторные гранулы плотные базофильные (80150 нм). 4. Синтезируют фолликулостимулирующий гормон (ФСГ) – обеспечивает рост фолликулов в яичниках и сперматогенез в яичках. 5. Синтезируют лютеинизирующий гормон (ЛГ) – обеспечивает овуляцию, формирование жёлтого тела в яичниках и продукцию тестостерона в яичках.
Передняя доля гипофиза, схема
Базофильный гонадотропоцит (а – нормальный, б – клетка кастрации
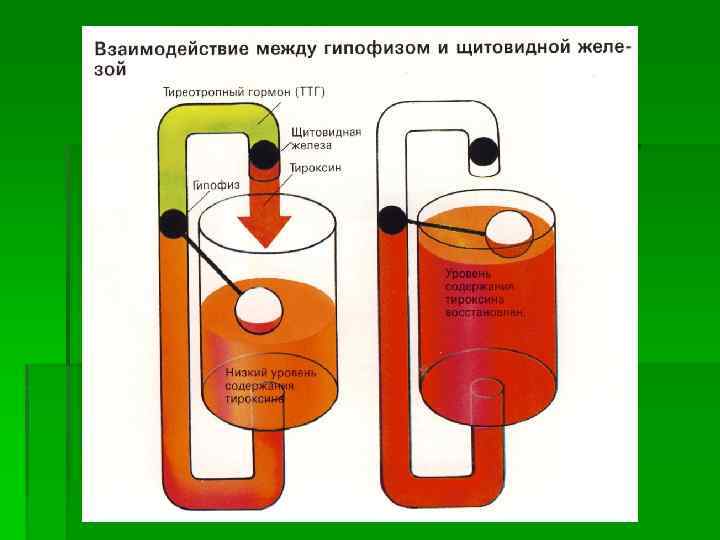
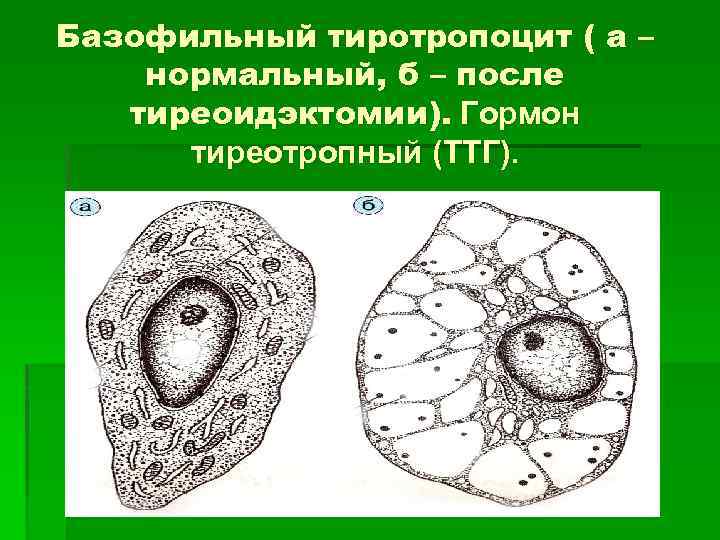
Базофильные тиреотропоциты 1. Форма клетки – угловатая неправильная. 2. Ядро расположено в центре. 3. Базофильные секреторные гранулы плотные мелкие (80 -150 нм ). 4. Синтезируют тиреотропный гормон (ТТГ) – стимулирует секрецию тироцитов щитовидной железы. При недостатке гормонов щитовидной железы усиливается секреция ТТГ, а в клетках появляются крупные вакуоли и цитоплазма приобретает крупноячеистый вид.
Базофильный тиротропоцит ( а – нормальный, б – после тиреоидэктомии). Гормон тиреотропный (ТТГ).
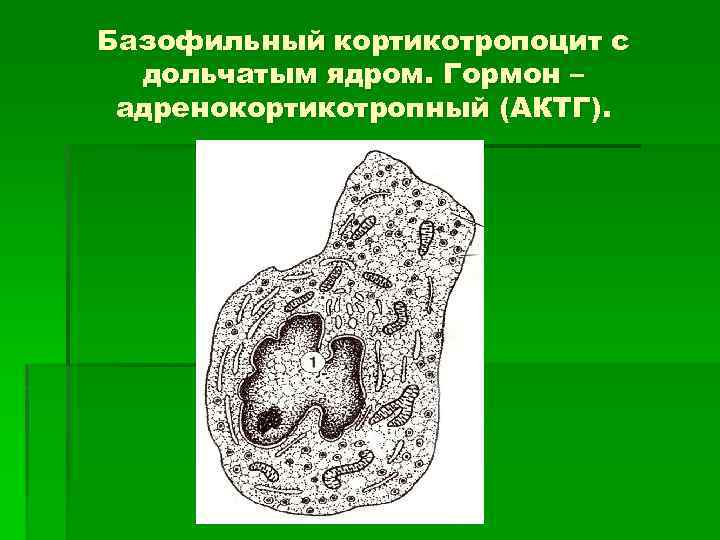
Базофильные кортикотропоциты § 1. Форма клетки – неправильная. § 2. Ядро дольчатое. § 3. Секреторные гранулы с плотной белковой сердцевиной. § 4. Синтезируют адренокортикотроный гормон (АКТГ) – стимулирует образование гормонов в коре надпочечников.
Базофильный кортикотропоцит с дольчатым ядром. Гормон – адренокортикотропный (АКТГ).
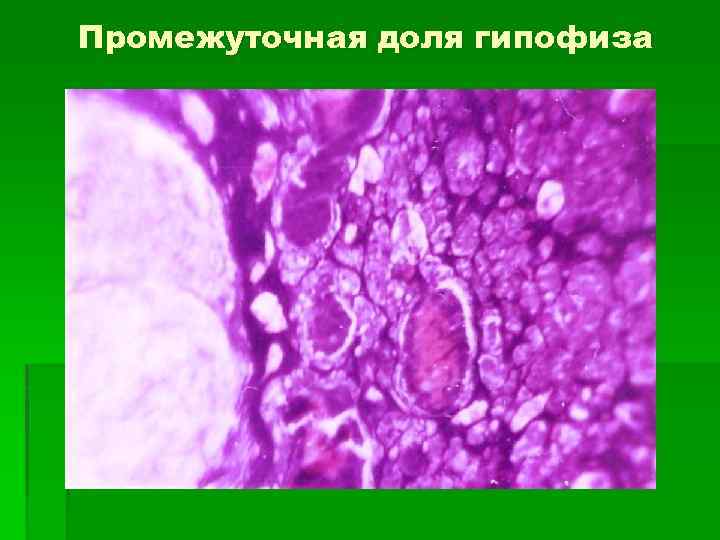
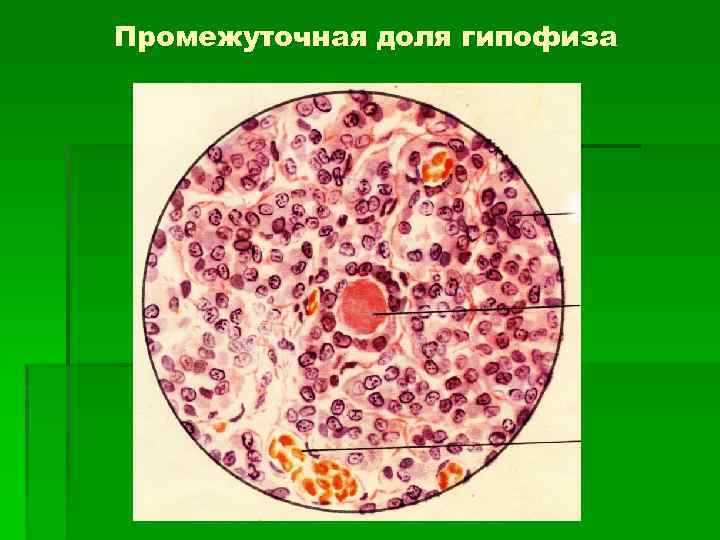
Промежуточная (средняя) доля 1. Обширные прослойки соединительной ткани, 2. Синусоидные гемокапилляры. 3. Фолликулы, стенка которых состоит из одного слоя кубических секреторных клеток. 4. Синтезируют меланоцитстимурующий гормон. 5. Синтезируют липотропин – стимулирует освобождение жирных кислот их жировой ткани.
Промежуточная доля гипофиза
Промежуточная доля гипофиза
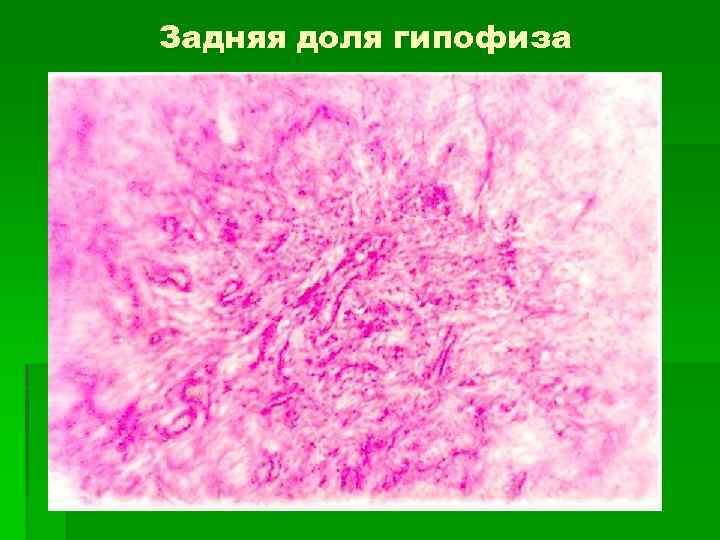
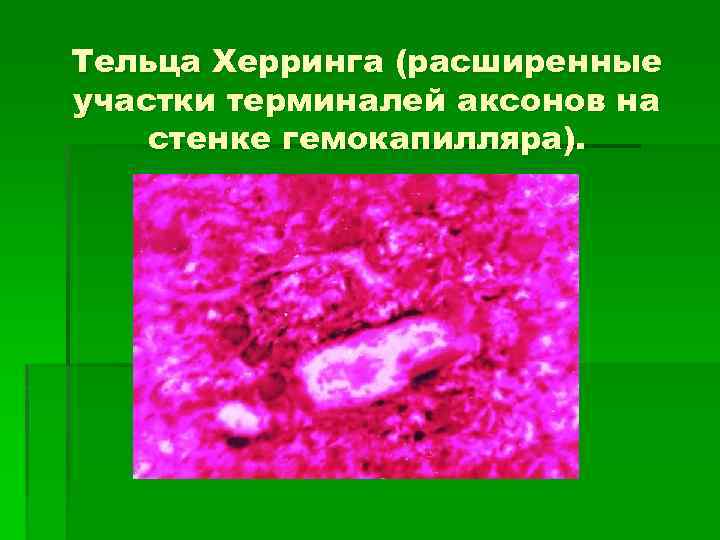
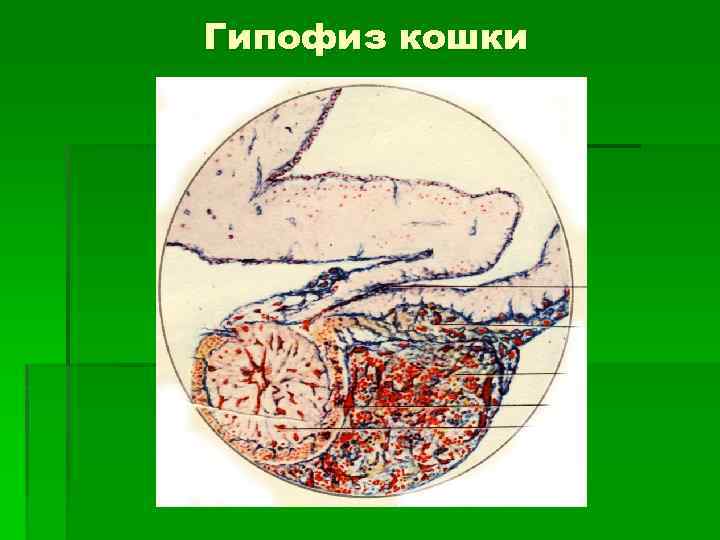
Строение задней доли гипофиза 1. Отсутствие секреторных клеток. 2. Нет нейронов. 3. Имеются питуициты –мелкие глиальные протоплазматические астроциты, образующие опорный каркас доли. 4. Аксоны нейросекреторных клеток гипоталамуса, которые кончаются тельцами Херринга – крупные расширения в области аксовазальных синапсов. 5. Многочисленные гемокапилляры.
Задняя доля гипофиза
Тельца Херринга (расширенные участки терминалей аксонов на стенке гемокапилляра).
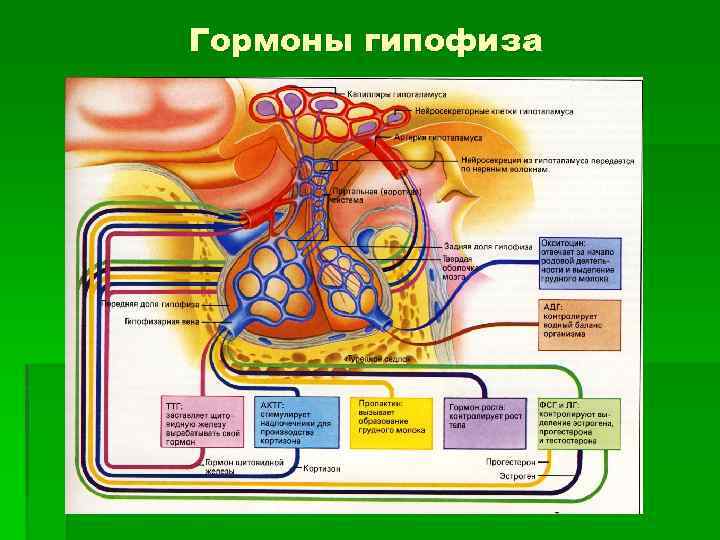
Гормоны гипофиза
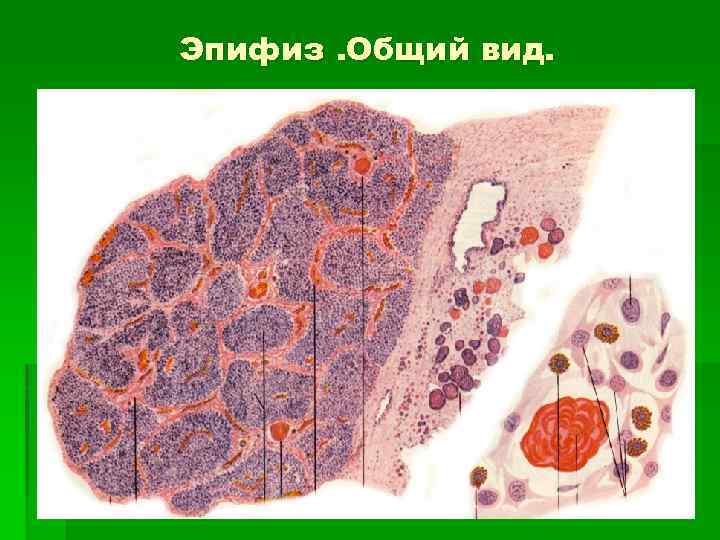
Строение эпифиза 1. Строма: капсула из плотной соединительной ткани и прослойки РСТ, которые разделяют железу на дольки. 2. Пинеалоциты – крупные нейросекреторные клетки с многочисленными отростками, которые на концах имеют булавовидные расширения и образуют синапсы с гемокапиллярами. 3. Поддерживающие мелкие глиальные волокнистые астроциты. 4. Гемокапилляры.
Гормоны эпифиза § 1. Серотонин (днём) – повышает тонус гладких миоцитов сосудов, повышает артериальное давление, служит медиатором в ЦНС. § 2. Мелатонин (ночью) – антогонист меланоцитстимулирующего гормона, угнетает продукцию гонадолиберина. § 3. Адреногломерулотропин –регулирует секрецию альдостерона в коре надпочечников. . § 4. Антигонадотропин – тормозит секрецию ЛГ в аденогипофизе и преждевременное половое созревание.
Эпифиз. Общий вид.
Эпифиз. Импрегнация серебром.
Гипофиз кошки
Гипоталамо-гипофизарные связи
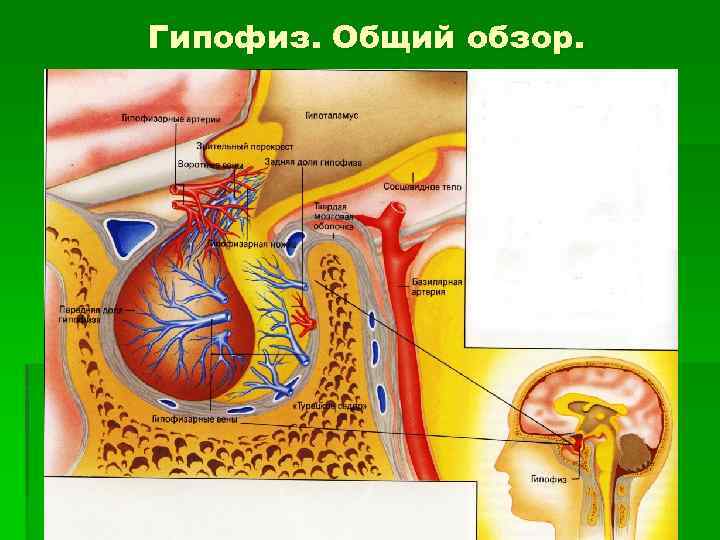
Гипофиз. Общий обзор.
Гипофиз. Общий вид.
По особенностям окраски цитоплазмы различают: § 1. Хромофильные аденоциты (интенсивно окрашиваются). § 2. Хромофобные (слабо воспринимают красители).
Фрагменты долей гипофиза
Клеточные тяжи и синусоидные капилляры аденогипофиза
Фрагменты долей гипофиза
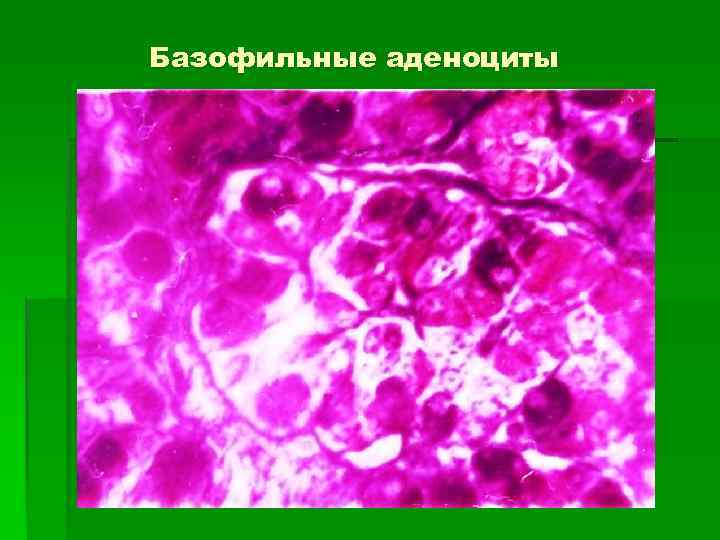
Базофильные аденоциты
Гормоны промежуточной зоны § 1. Меланоцитстимулирующий гормон. § 2. Липотропин (усиливает метаболизм липидов).
Гормоны базофильных гонадотропоцитов: § 1. Фолликулостимулирующий (ФСГ) – обеспечивает рост фолликулов в яичниках и сперматогенез в яичках. § 2. Лютеинизирующий (ЛГ) – обеспечивает овуляцию и образование жёлтого тела в яичниках, а в яичках – продукцию тестостерона.
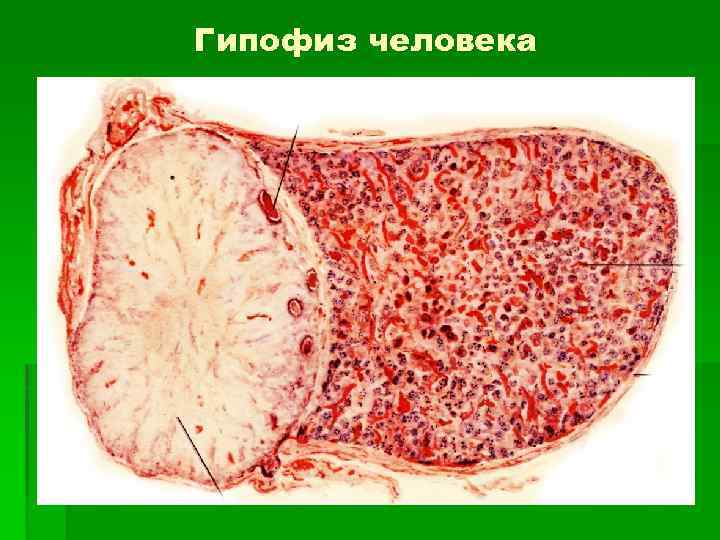
Гипофиз человека
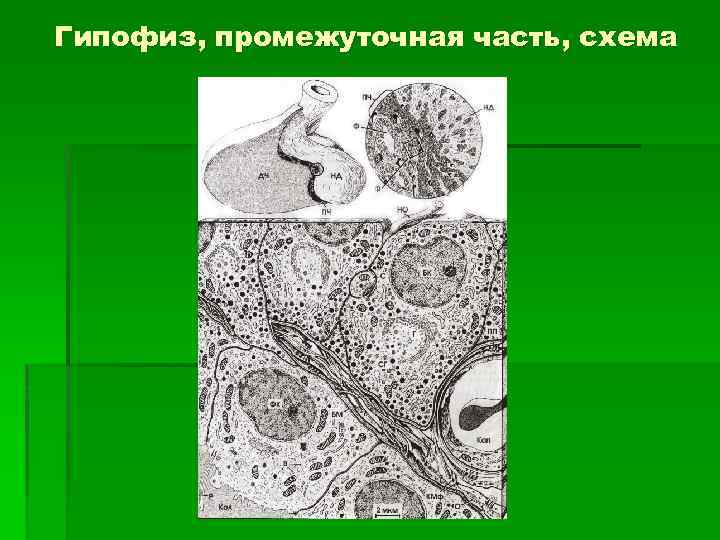
Гипофиз, промежуточная часть, схема
Гипофиз, задняя доля, схема
Дольки эпифиза
Эпифиз
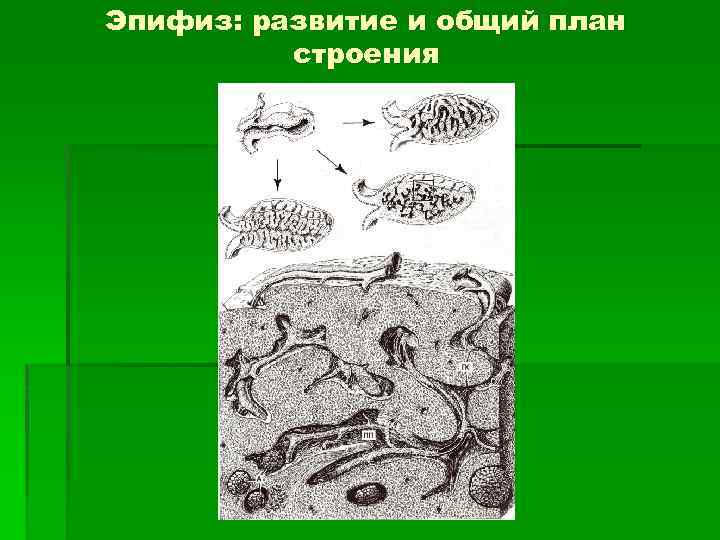
Эпифиз: развитие и общий план строения
Расположение, нейросекреторные ядра;
Гипоталамус — центр
регуляции вегетативных функций и высший
эндокринный центр; осуществляет контроль
за всеми висцеральными функциями
организма, объединяет нервные, эндокринные
и иммунные механизмы регуляции.
Гипоталамус занимает базальную часть
промежуточного мозга, образуя дно
третьего желудочка.
Основную массу
гипоталамуса составляют нервные и
нейросекреторные клетки. Они образуют
42 пары ядер. Он делится на 2 части: передний
супраоптические (СОЯ) и паравентрикулярные
(ПВЯ)) и средний (аркуатное, вентромедиальные
ядра).
Характеристика нейросекреторной клетки;
Нейросекреторные
клетки сочетают строение и функции
типичных нейронов и эндокриноцитов:
• они получают
афферентные импульсы из других частей
нервной системы;
• для них характерная
отростчатая форма, крупное светлое ядро
с ядрышком, хорошо развиты грЭС и
комплекс Гольджи;
• нейросекреторные
гранулы транспортируются по аксону,
местами накапливаются, растягивая
аксон, (образуя, так называемые, тельца
Херринга)
• их аксоны образуют
синапсы на кровеносных сосудах –
аксовазальные синапсы.
Крупноклеточные ядра, аксо-вазальные синапсы, гормоны;
Передний гипоталамус
содержит крупные парные ядра:
супраоптические (СОЯ) и паравентрикулярные
(ПВЯ), образованные в основном крупными
пептид-холинергическими нейронами.
Они принимают импульсы от лимбической
системы и гиппокампа. Аксоны клеток СОЯ
и ПВЯ покидают гипоталамус и в составе
гипоталамо-гипофизарного тракта
проникают в заднюю долю гипофиза, где
образуют терминали на капиллярах. Место
выхода нейрогормонов в кровь называют
нейрогемальным органом.
Крупноклеточные
ядра переднего отдела секретируют:
1. Антидиуретический
гормон (АДГ, вазопрессин). Эффект:
обеспечивает обратное всасывание
жидкости в почках (увеличивает
проницаемость собирательных трубочек)
и вызывает сокращение гладкомышечных
клеток артериол → повышает артериальное
давление крови. При нарушении секреции
АДГ развивается несахарный диабет (до
30 л мочи в сутки, повышенное потребление
воды).
2. Окситоцин. Эффект:
сокращение ГМК матки и мужских
семявыносящих путей; сокращение
миоэпителиальных клеток молочной
железы.
Аксо-вазальные
синапсы образованы терминальными
расширениями аксонов нейросекреторных
нейронов гипоталамуса, контактирующими
со стенкой кровеносных капилляров
задней доли гипофиза. Аксоны имеют
локальные утолщения (нейросекреторные
тельца Херинга), заполненные пузырьками
и гранулами с гормонами окситоцином и
вазопресином. Следовательно, гормоны
в задней доле не синтезируются, но через
стенку кровеносных капилляров в кровь
секретируются АДГ, окситоцин и нейрофизины,
поступающие по аксонам гипоталамо-гипофизарного
тракта
Мелкоклеточные ядра, аксо-вазальные синапсы; механизм действия либеринов и статинов.
Средний гипоталамус
содержит ряд нейросекреторных ядер,
состоящих из мелких дофаминергических
и адренергических нейронов, такие как
аркуатное, вентромедиальные ядра. Аксоны
идут к срединному возвышению, где
заканчиваются аксовазальными синапсами
на первичной капиллярной сети. Оттуда
гормоны поступают в портальные вены и
достигают гипофиза. Глиальные клетки,
образующие строму медиального возвышения,
происходят из эпендимы и называются
таницитами. Их отростки контактируют
с аксовазальными синапсами и, возможно,
регулируют интенсивность поступления
гормонов в кровеносное русло.
Мелкоклеточные
ядра среднего отдела вырабатывают
тропные факторы, которые
• усиливают
(либерины или рилизинг-факторы) или
• угнетают (статины
или ингибирующие факторы) выработку
гормонов клетками аденогипофиза.
+ 47. Гипофиз:
Соседние файлы в папке Экзамен
- #
- #
- #
- #
Добрый день, уважаемые читатели. Сегодня мы продолжаем изучать физиологию центральной эндокринной системы. Это третья по счёту часть (с вводной статьёй — четвёртая), и сегодня мы будем говорить про гипофиз.
Ранее мы уже изучили анатомию и физиологию гипоталамуса — как вы помните, это главный босс эндокринной системы, который получает информацию обо всё, что происходит с нашим организмом. Это касается зрительной, обонятельной информации, концентрированности крови, настроения, возбуждения, количество гормонов, медиаторов и многое другое.
Гипоталамус передаёт сигналы гипофизу в виде гормонов либеринов, которые стимулируют активность определённых зон гипофиза, и статинов, которые её тормозят.
Однако, гипоталамус будет передавать гипофизу не только либерины и статины. Об этом, а также об обещанных мной клинических интересностях вы узнаете в этой статье.
Анатомия гипофиза
Топография и строение гипофиза
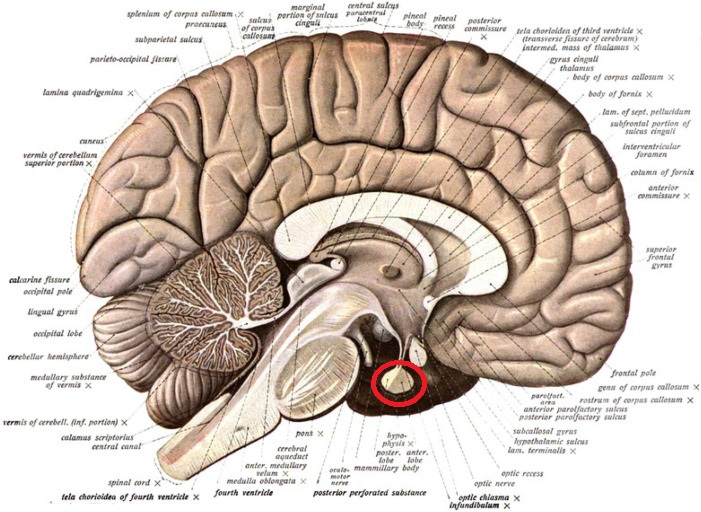
Как всегда, сначала мы должны изучить анатомию рассматриваемого нами органа. Итак, гипофиз (hypophysis) входит в состав промежуточного мозга (diencephalon). Он представляет собой небольшой округлый придаток, который соединяется с гипоталамусом через гипофизарную ножку.
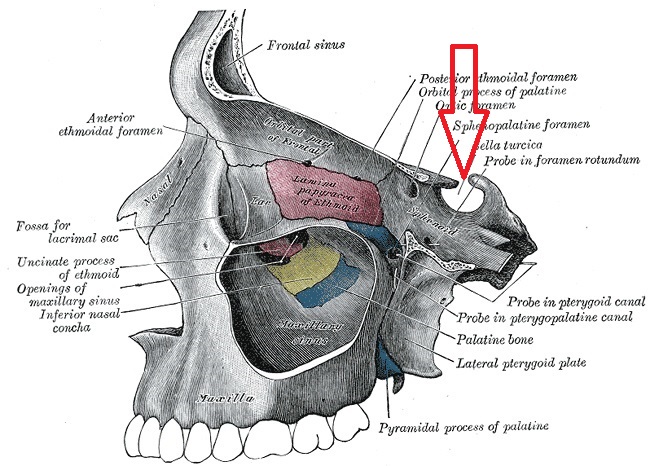
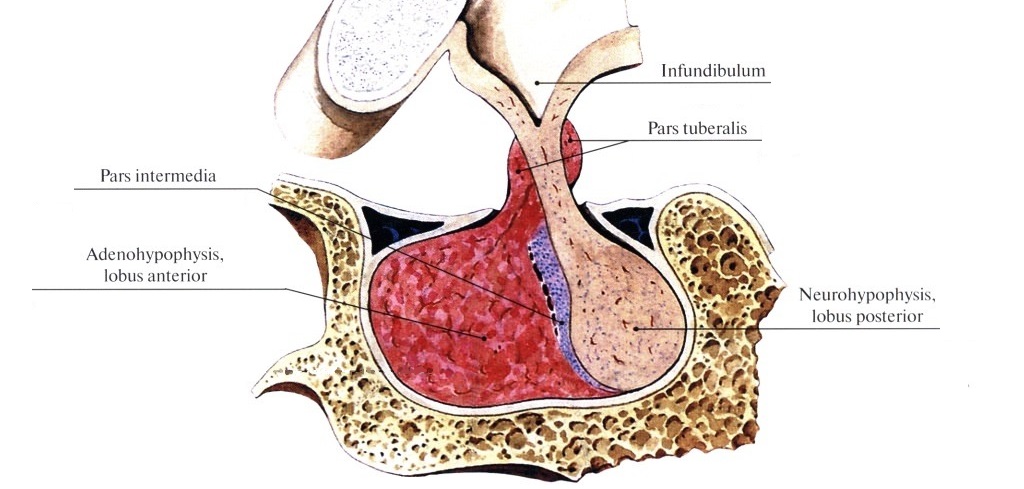
В клиновидной кости черепа для гипофиза есть специальное углубление — турецкое седло (sella turcica). Отличную иллюстрацию я нашёл в Атласе Грея:
А это — иллюстрация из прошлой статьи, где я показывал местоположение гипофиза (здесь положение поворота головы в другую сторону):
Гипофиз представляет собой только формально единый орган. На самом деле, это две крупных и одна очень маленькая доли, которые очень сильно отличаются как с точки зрения строения, так и функционально. Давайте рассмотрим их.
Передняя доля гипофиза (lobus anterior) называется аденогипофизом. В аденогипофизе расположены гормонально-активные клетки, которые способны вырабатывать важнейшие гормоны и принимать сигналы в виде либеринов и статинов от гипоталамуса.
Задняя доля гипофиза (lobus posterior) называется нейрогпофизом. Принципиальное отличие от передней доли заключается в том, что гормоны здесь не создаются, а лишь депонируются. Речь идёт о гормонах гипоталамуса окситоцине и вазопрессине.
Промежуточная доля гипофиза (pars intermedia) в некоторых учебниках вообще не указывается, но, тем не менее, она существует. В промежуточной доле гипофиза синтезируются меланоцитстимулирующие гормоны, которые координируют синтез и выделение пигмента меланина.
Связь гипофиза и гипоталамуса
Связь гипоталамуса и гипофиза осуществляется при помощи двух механизмов. Аденогипофиз получает сигналы из гипоталамуса при помощи транспорта гормонов по сосудам. Нейрогипофиз получает гормоны из гипоталамуса при помощи длинных аксонов нашего эндокринного босса, которые спускаются по гипофизарной ножке к задней доли гипофиза.
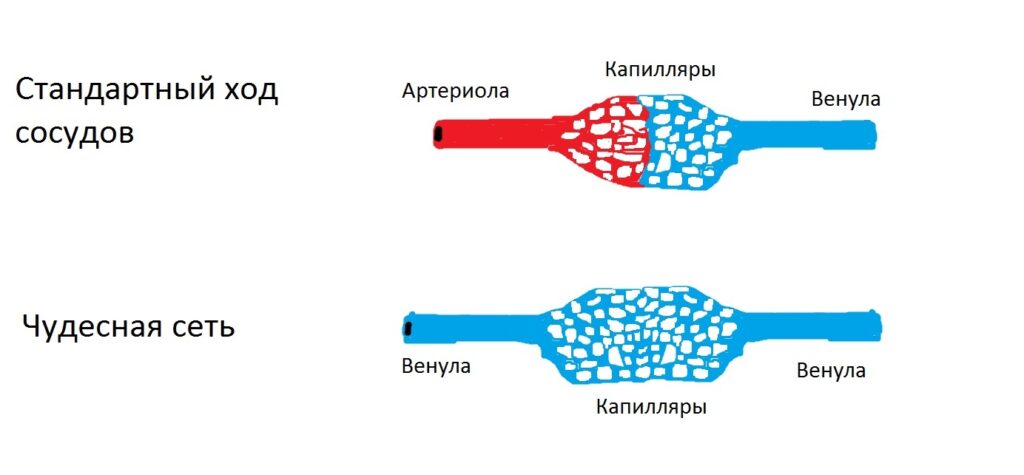
Либерины и статины гипоталамуса поступают в гипофиз при помощи чудесной капиллярной сети гипофиза (rete mirabile). Этим словом анатомы называют разветвления сосудов, которые отклоняются от привычной нам схемы артерии-артериолы-капилляры-венулы-вены. Суть любой чудесной сети заключается в том, что разветвления капилляров располагаются не в месте перехода артериол в вены, а между артериол (если это почки) или между венул (если это печень или гипофиз).
Второй способ доставки гормонов в гипофиз — это длинные аксоны нейронов гипоталамуса, которые, как я уже говорил, спускаются вниз к гипофизу по гипофизарной ножке. Контакт дистальной части аксона и капилляра называется нейро-вазальным синапсом. Вообще, всё контакты нервных клеток с чем-либо называются синапсами. Существует нейро-нейральные (соединение двух нейронов) и нейро-мышечные (соединение нейрона и мышцы) синапсы. В нашем случае соединяются аксон нейрона и сосуд — это нейро-вазальный синапс.
В месте контакта аксона и сосуда расположены небольшие везикулы — мешочки, из которых гормон транспортируется в сосуд. Эти мешочки называются тельцами Херринга.
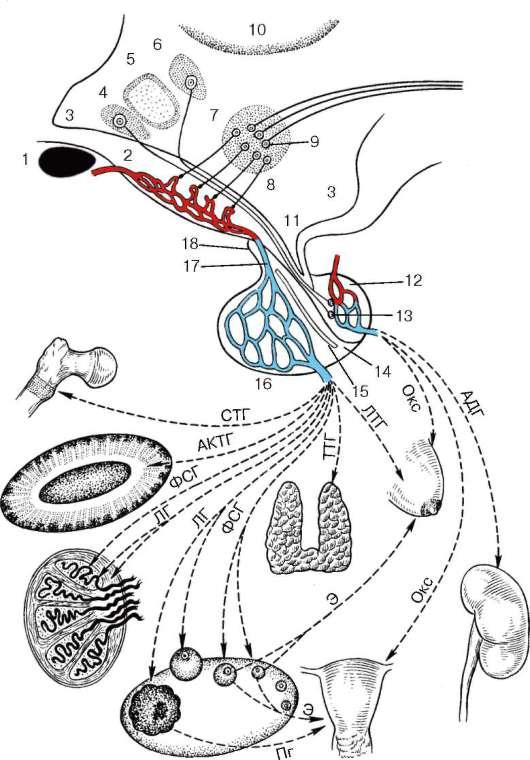
На этой схеме из учебника по гистологии Юрия Афанасьева вы видите гипоталамус и гипофиз. Между цифрами 16 и 17 расположена та самая чудесная сеть, о которой мы говорили. Из цифры 4 (супраоптическое ядро) и цифры 6 (паравентрикулярное ядро) отходят длинные аксоны нейронов, которые заканчиваются небольшими мешочками в нейрогипофизе. Эти мешочки, обозначенные цифрой 13, и есть тельца Херринга.
Если вы хотите, чтобы я расписал остальные цифры, напишите об этом в комментариях — статья уже сейчас довольно крупная, а мы ещё не начинали собственно физиологию.
Гормоны аденогипофиза
Аденогипофиз синтезирует несколько гормонов. Кстати, вы можете легко сориентироваться по одному названию, ведь «адено» по-гречески переводится как «железа». Наверняка все слышали слово «аденома», что в переводе с греческого значит «опухоль железы». Задняя доля гипофиза не имеет слова «адено» в названии, и, следовательно, не связана с синтезом гормонов.
Соматотропин
Я решил начать именно с этого гормона, потому что он не связан со стимулированием желёз, как все остальные гормоны гипофиза. Соматотропин действует напрямую на клетки, причём, так или иначе, соматотропин имеет влияние на все ткани человеческого организма. Основной эффект соматотропина — это стимуляция трансляции, то есть синтеза белка рибосомами клеток. Что это значит в переводе на простой язык?
Соматотропин стимулирует рост. Кстати, соматотропин в народе так и называют — «гормон роста». Это его главный, но не единственный эффект.
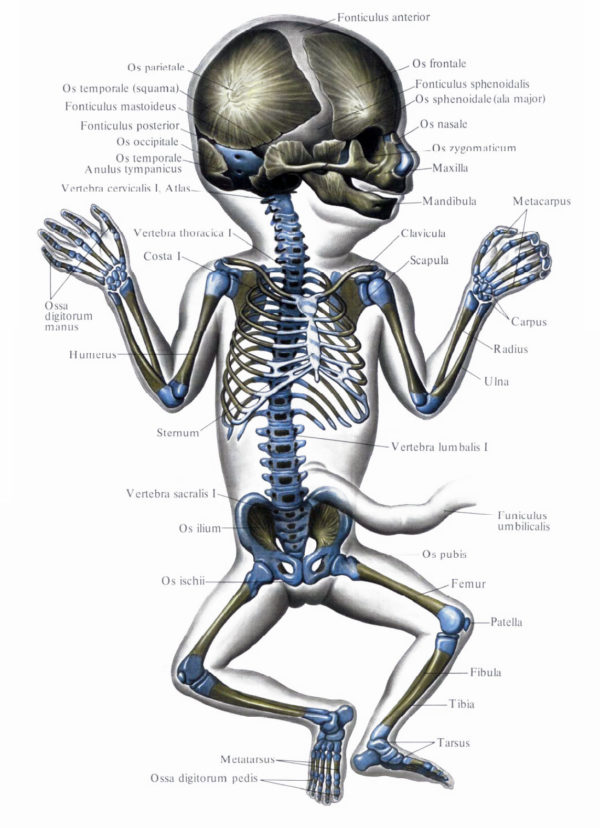
Мы можем видеть эффект соматотропина, когда мы видим, как растут дети, особенно в первые годы жизни. Соматотропин (через посредника, об этом чуть позже) связывается с клетками и заставляет их производить больше белка, а также стимулирует их деление. Особенно чувствительны к соматотропину хрящевая и костная ткани. Как вы знаете, зоны роста на трубчатых костях (например, бедренных или плечевых) сохраняются до окончания пубертатного периода, то есть до 16-17 лет у девушек и 18-20 лет у парней. Эти зоны роста представляют собой участки хрящевой ткани, чрезвычайно чувствительной к соматотропину.
На этой иллюстрации из атласа Синельникова хрящевая ткань окрашена в голубой цвет (это рисунок с рентгенограммы 4-месячного плода):
Под влиянием соматотропина хондроциты и хондробласты (клетки хрящевой ткани), во-первых, начинают производить больше межклеточного вещества (тот самый синтез белка), а во-вторых, делятся сами, особенно это касается, конечно, более молодых хондробластов.
Это приводит к тому, что трубчатая кость буквально удлинняется за счёт хряща. Потом хрящ замещается более прочной костной тканью и человек окончательно «вырастает». Именно соматотропин отвечает за столь заметную разницу в пропорциях тела ребёнка и взрослого человека.
Соматотропин и патологии роста
Наверняка все знают про карликовость (по-научному — «нанизм») — состояние аномально невысокого роста человека. Одна из наиболее типичных причин карликовости — это недостаток соматотропина. Если карликовость вызвана недостаточным синтезом соматотропина, диагноз будет звучать как «гипофизарный нанизм«.
Для педиатров очень важно как можно раньше поставить такой диагноз, потому что современная медицина позволяет вылечить ребёнка с гипофизарным нанизмом, то есть вводить в его организм гормон роста и сделать так, чтобы его рост не отличался от роста сверстников.
Противоположная проблема — гигантизм. Если гипофиз синтезирует слишком много соматотропина, хрящевая и костная ткань получает избыточную стимуляцию. Когда проблема случается в детстве (либо является врождённой), зоны роста трубчатых костей открыты и ребёнок может вырасти до двух и более метров.
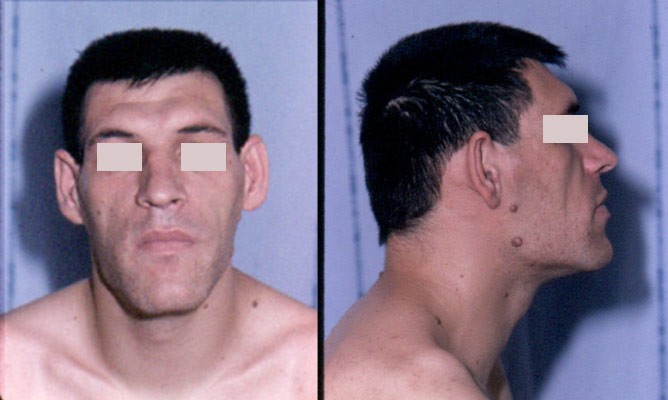
Если же гипофиз взрослого человека вдруг начинает синтезировать слишком много соматотропина, мы видим принципиально иную картину. Такой пациент придёт с очень странными и пугающими жалобами — увеличение размеров носа, нижней челюсти и выдвижение её вперёд, увеличение надбровных дуг и нависание их над глазами. Скорее всего, такой пациент пожалуется и на увеличение стоп — это наиболее заметно из-за того, что перестаёт подходить привычная обувь. Кисти также будут увеличиваться, однако это, как правило, замечают позже. Также из-за утолщения голосовых связок огрубевает голос. Это сотояние называется акромегалией.
Видимо, неизлечимо больные на тот момент пациенты с акромегалией послужили поводом для средневековых легенд о троллях и ограх. К счастью, сегодня акромегалия может быть эффективно пролечена на начальном этапе. Одна пациентка, которую я наблюдал на практике несколько лет назад, страдала акромегалией и была убеждена в том, что её внешность изменилась потому что соседка «наслала на неё порчу».
Посредник соматотропина
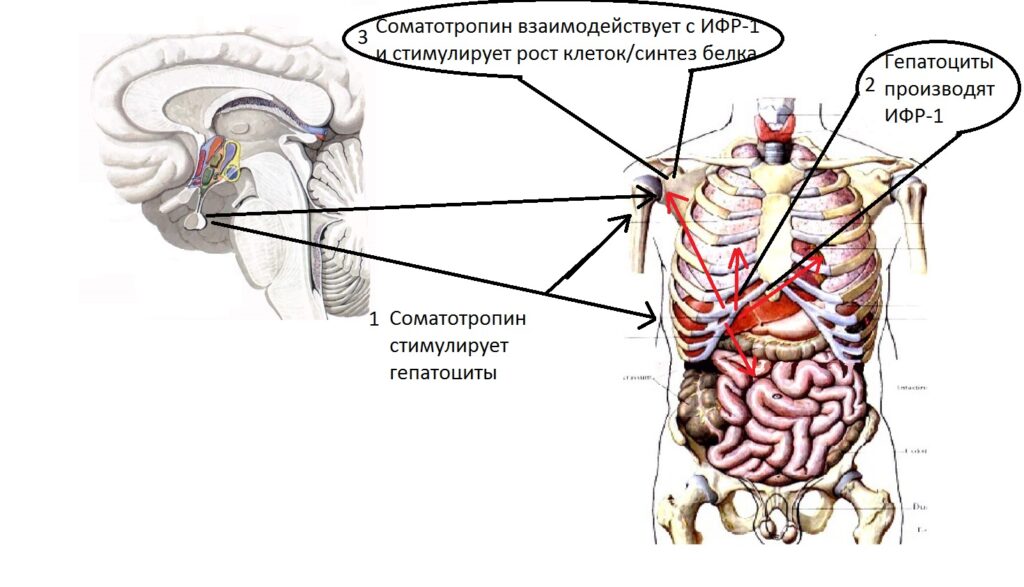
Соматотропин действует на клетки не напрямую, а через посредника. Этим посредником является белок соматомедин, который, как и многие другие белки нашего организма, синтезируется печенью. Вы могли слышать название «инсулиноподобный фактор роста-1», или «ИФР-1». Это — другое название белка соматомедина. Точный механизм взаимодействия соматотропина и соматомедина не выяснен, однако уже сейчас несомненно, что для полноценной работы соматотропина необходим соматомедин.
Предполагают, что соматотропин стимулирует гепатоциты к выработке соматомедина. После этого соматомедин поступает в кровоток и исполяняет роль посредника между соматотпроином и мишенью. Здесь довольно много белых пятен, но, если собрать то, что мы знаем на сегодняшний день, получится примерно такая схема:
Кстати, к этому выводу помогли придти исследования белков крови пигмейских племён. Это очень низкорослые люди — у них нет проблем с синтезом соматотропина, однако очень сильно снижено количество ИФР-1.
Соматотропин и обмен веществ
Соматотропин также оказывает значительное влияние на метаболизм в нашем организме. Этот гормон является активным участником углеводного обмена. Кстати, почти любой гормон, который участвует в углеводном обмене, кроме самого инсулина, является контринсулярным, то есть повышающим уровень глюкозы в крови. Кроме соматотропина, к контринсулярным гормонам относят глюкагон, кортизол, гормоны щитовидной железы. Помогают инсулину только андрогены, и эта помощь совсем не такая значительная, как действие контринсулярных гормонов.
Также соматотропин стимулирует транспорт аминокислот (составляющие белка) в клетку. Это довольно закономерно, ведь для синтеза новых веществ и деления клетке необходимы ресурсы.
Ещё один эффект соматотропина — это стимуляция превращения жирных кислот в уже знакомый нам ацетил КоА, который расщепляется в цикле Кребса. О том, как и для чего это происходит, вы можете прочитать здесь. Это значит, что соматотропин мобилизует жировую ткань и расщепляет её для того, чтобы она не залёживалась на боках, а активно включалась в метаболизм.
Вы можете запомнить эти эффекты, если представите себе фигуру, к которой стремятся посетители тренажёрных залов. Им необходимо уменьшение подкожного жира (то есть третий пункт из нашей таблички), рост мышечной массы, который невозможен без попадания большего количества аминокислот в клетку (второй пункт).
Первый пункт вы можете запомнить по правилу «все гормоны, кроме инсулина и андрогенов — контринсулярные».
Существуют исследования, которые говорят о том, что соматотропин, и, особенно, ИФР-1, являются участниками злокачественной трансформации тканей организма. Однако, в моих учебниках по физиологии и биохимии я не смог найти подтверждения этому — вероятно, из-за того, что они изданы несколько лет назад.
АКТГ
АКТГ, он же — адренокортикотропный гормон, управляет выработкой кортизола. Кортизол вырабатывается в коре надпочечников и является одним из главных дирижёров гомеостаза (то есть постоянства среды) нашего организма. Мы будем подробнее разбирать эффектны кортизола в специальной статье, сейчас нам будет достаточно знать, что это один из главных гормонов, которые позволяют приспосабливаться к стрессу (подробнее об этом — здесь).
Кортизол действует как контринсулярный гормон, который препятствует поступлению глюкозы в клетки и стимулирует синтез гликогена (форма депонирования глюкозы) в печени. Также кортизол усиленно стимулирует глюконеогенез — образование глюкозы из других органических веществ, например, из аминокислот. Для этого кортизол расщепляет белки тканей организма — например, иммунной и мышечной.
При избыточном количестве кортизол, по неустановленным на сегодня причинам (по данным последнего издания Гайтона и Холла), стимулирует отложение жировой ткани в районе лица, шеи и живота. Также кортизол влияет на пищевое поведение, усиливая аппетит и провоцируя чувство голода.
Важнейшее действие кортизола — это способность в очень быстрые сроки угнетать иммунный ответ и останавливать воспаление. Это не всегда хорошо, ведь воспаление является нормальным физиологическим ответом организма на повреждающие факторы.
Однако, иногда воспаление становится настоящей проблемой, более серьёзной чем то, что его вызвало. Так происходит при аутоиммунных заболеваниях, например, при ревматоидном артрите, рассеянном склерозе, системной красной волчанке и многих других. В таких ситуациях синтетические аналоги кортизола (они называются глюкокортикоиды) буквально спасают пациентов.
АКТГ, как мы знаем из прошлой статьи, вырабатывается гипофизом после получения сигнала в виде кортиколиберина от гипоталамуса. После этого, АКТГ по кровеносным сосудам устремляется к обильно васкуляризованным (пронизанным сосудами) надпочечникам (glandulae suprarenales) и попадает в их кору (cortex). Кора надпочечников, на самом деле, многослойная, и там производится не только кортизол.
Кора надпочечника разделяется на несколько слоёв. Если двигаться снаружи внутрь, то то мы можем увидеть:
- Клубочковую зону (zona glomerulosa) — здесь производится альдостерон;
- Пучковую зону (zona fasciculata) — здесь производится кортизол;
- Сетчатую зону (zona reticularis) — здесь производятся половые гормоны
Далее идёт мозговое вещество (medulla), в котором производятся адреналин и норадреналин.
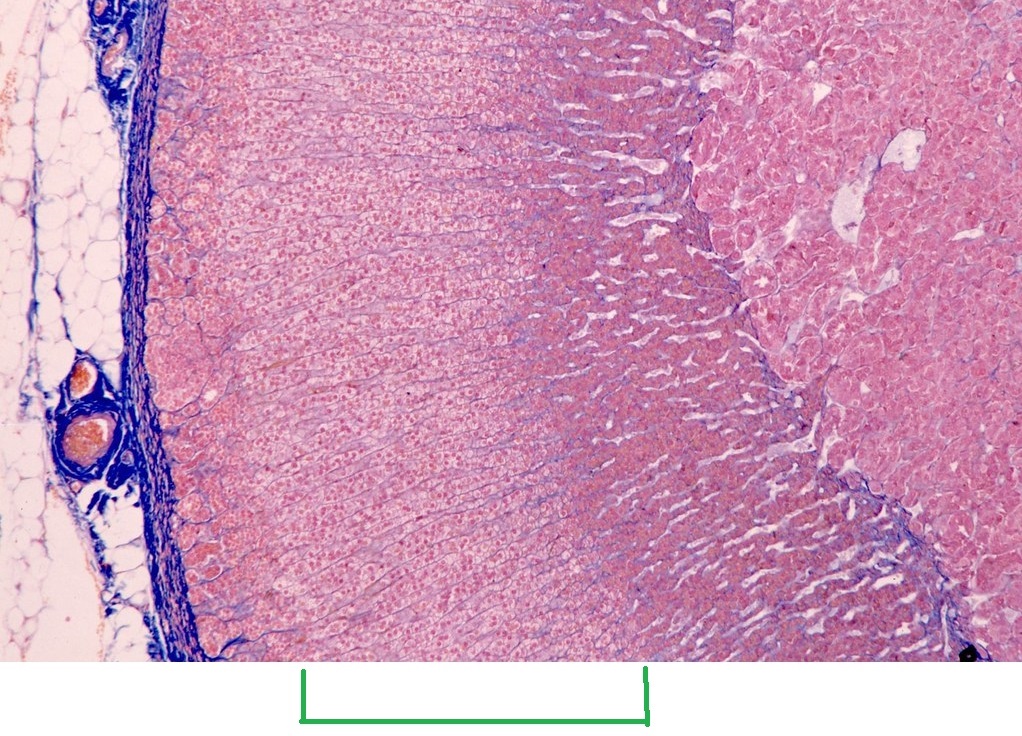
На этом препарате (из коллекции Юрия Лазарева) вы можете видеть слои надпочечника. Необходимую нам пучковую зону я отметил зелёным — она наиболее широкая из всех слоёв коры надпочечника.
На самом деле, в учебниках по физиологии, как правило, указывается, что рецепторы к АКТГ имеются во всех слоях коры. Однако, в регуляции клеток клубочковой и сетчатой зон участвуют другие механизмы, о которых я расскажу, когда речь пойдёт о физиологии надпочечников.
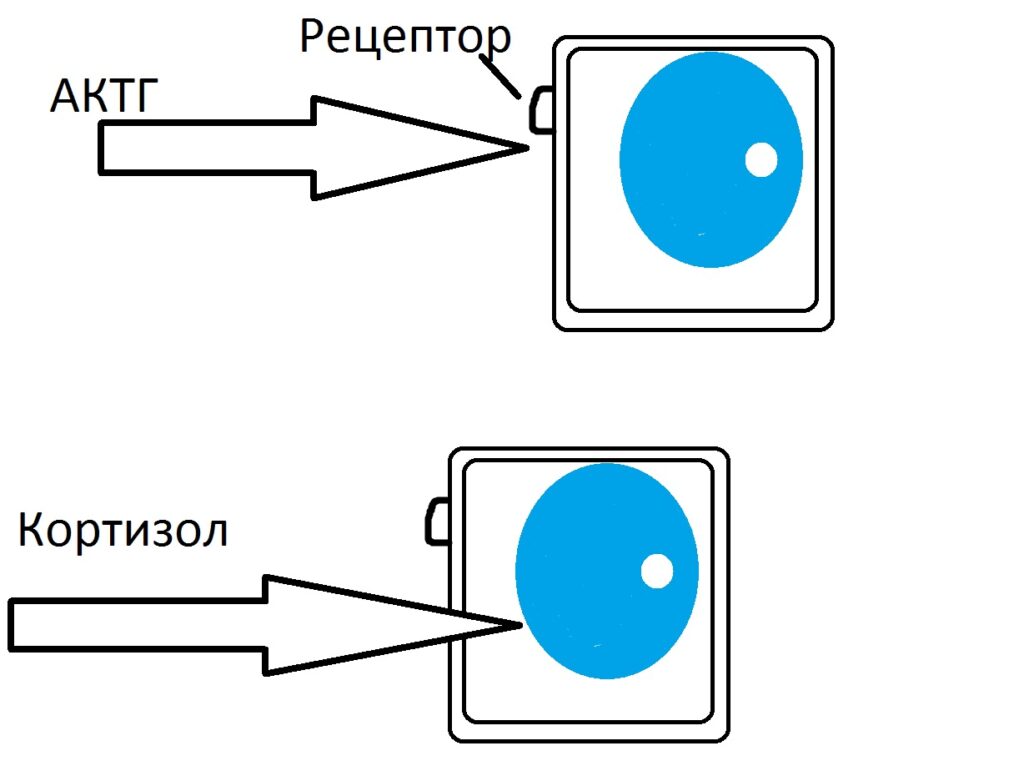
Влияние АКТГ на клетки пучковой зоны несомненно. Механизм воздействия АКТГ на клетку коры надпочечника заключается в активации рецептора на мембране клетки, который запускает механизм синтеза кортизола из холестерина, находящимся в цитоплазме.
АКТГ является пептидным гормоном, не способным проникать внутрь клеточной мембраны. А вот кортизол, выработку которого стимулирует АКТГ, является стероидным гормоном, и он должен проникнуть внутрь клетки-мишени.
Мы уже знаем, что синтез АКТГ регулируется посредством механизма прямой и обратной связи. Если в крови имеется слишком мало кортизола, гипоталамус это замечает и посылает кортиколиберин в гипофиз, чтобы тот выработал АКТГ и простимулировал пучковую зону надпочечников.
Ещё один стимул, о котором я ранее не упоминал — стресс. Любой стрессорный фактор — резкое изменение температуры, мышечное напряжение, эмоциональное напряжение — немедленно отслеживается гипоталамусом, который увеличивает выработку кортиколиберина, соответственно, и АКТГ, соответственно, и кортизола.
Ещё один стимул для синтеза АКТГ — это суточный ритм. Наиболее активно АКТГ, а значит, и кортизол, синтезируются в ранние утренние часы.
Клиническое значение АКТГ
Обнаружение АКТГ становится чрезвычайно важной диагностической задачей, когда необходимо провести дифференциальную диагностику между синдромом Кушинга и болезнью Кушинга. Почему-то это эти два понятия являются огромной проблемой для множества студентов, однако это совсем несложно. Синдром Кушинга — это наличие в организме большого количества кортизола. Поставить такой диагноз можно без лабораторных исследований, просто оценив внешний вид пациента.
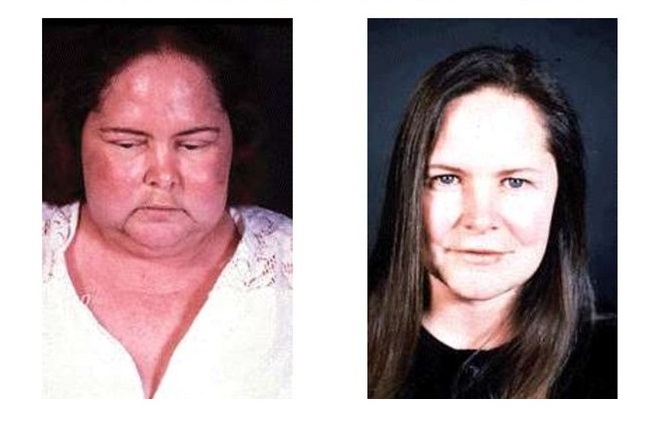
На избыточное количество кортизола нам укажет круглое, румяное, лунообразное лицо, тонкие конечности и растяжения кожи на животе (стрии). Существует много других симптомов, мы будем разбирать их в отдельной статье. На этой иллюстрации вы можете видеть пациентку с синдромом Кушинга и ту же пациентку, излечившуюся от этого страдания.
Болезнь Кушинга — это также избыточное количество кортизола в организме. Однако, болезнь Кушинга отличается от синдрома тем, что при болезни строго обязательно наличие проблемы в самом гипофизе и повышенный уровень АКТГ. Чаще всего такой проблемой является доброкачественная аденома гипофиза.
При синдроме Кушинга проблема располагается за пределами гипофиза. Такой проблемой может оказаться, например, опухоль коры надпочечника (кортикостерома) или приём большого количества препаратов кортизола — это бывает необходимо при пульс-терапии. Пульс-терапия, собственно, и представляет собой внутривенное вливание большого количества препаратов кортизола. Нетрудно догадаться, что пульс-терапия применяется при тяжёлых, жизнеугрожающих состояниях, когда воспаление может убить или привести к инвалидности. Как я уже говорил, это, прежде всего, атаки аутоиммунных болезней — ревматизма, системной склеродермии, рассеянного склероза и других.
Гормоны и онкопоиск
Мы уже довольно плотно познакомились с эндокринной системой и продолжим это делать далее. Но уже сейчас я бы хотел рассказать про очень интересные и загадочные, на первый взгляд, случаи. Представьте себе человека, у которого имеется избыток АКТГ и, соответственно, кортизола в организме. Мы видим пациента с лунообразным лицом, просим раздеться. Видим растяжки на животе, тонкие конечности — синдром Кушинга несомненен.
Далее мы делаем МРТ гипофиза — он в полном порядке. Надпочечники также в полном порядке, никаких патологий нет. Глюкокортикоиды пациент не принимает, он даже не знает, что это. Цифры АКТГ в крови запредельные. Что же делать?
В таком случае нам следует вспомнить патологию, тему «опухоли». Фундаметнальная наука гласит — во время злокачественного перерождения клетки могут не только потерять свои привычные способности (например, раковые клетки молочной железы не производят молоко), но и приобрести новые, нетипичные для них свойства. Так, рак лёгкого может начать синтезировать уже изученный нами АДГ (такое довольно часто бывает), рак толстой кишки — гормон вазопрессин, а рак печени — эритропоетин. Если злокачественно изменённая клетка производит гормон, мы называем это гормонально-активной опухолью.
Соответственно, если в крови пациента обнаруживаются очень большое количество гормонов, а железы, производящие их не имеют никаких признаков заболеваний, мы должны задуматься — а не выросло ли в организме нечто, производящее этот гормон? В нашем случае мы должны провести нашему пациенту подробный онкопоиск, то есть, поиск вероятной злокачественной опухоли с тщательным сбором анамнеза, использованием онкомаркёров и, по возможности, ПЭТ-КТ.
Латинские термины из этой статьи:
- Hypophysis;
- Diencephalon;
- Sella turcica;
- Lobus anterior;
- Lobus posterior;
- Pars intermedia;
- Rete mirabile;
- Glandulae suprarenales;
- Cortex;
- Medulla;
- Zona glomerulosa;
- Zona fasciculata;
- Zona reticularis
- Периферический (рецепторный). Это рецепторы, которые находятся в коже. Они воспринимают сигнал и передают его по отросткам нервных клеток.
- Проводниковый — нервы, по которым передается сигнал. В случае с кожным анализатором на лице это в основном ветви тройничного нерва, а на туловище, руках и ногах — спинномозговые нервы.
- Центральный — нервные клетки головного мозга. В коре больших полушарий находится высший нервный центр осязания — благодаря ему человек осознаёт ощущения с кожи. Осязательный центр находится в теменной зоне коры (рис. 1, 2) [1, 2].
* К слову, учение об анализаторах было разработано еще в 1909 году великим русским физиологом Иваном Петровичем Павловым. В этом помогло изучение условных рефлексов на знаменитых «собаках Павлова» [3]. Сам Павлов говорил об этом так: «Анализатор — это сложный нервный механизм, начинающийся наружным воспринимающим аппаратом и кончающийся в мозгу. Основным фактором физиологии анализаторов является то, что каждый периферический аппарат есть специальный трансформатор внешней энергии в нервный процесс» [4].
Рисунок 2. Расположение осязательного центра и центров других анализаторов в коре головного мозга [6].
Какие рецепторы есть в коже?
Рецепторы разбросаны по всей поверхности кожи человека и находятся во всех ее слоях. Но распределены они неравномерно. Больше всего их вокруг корней волос, на участках с повышенной чувствительностью, таких как лицо, ладони, подошвы стоп, половые органы [7]. Всего, по некоторым данным, к коже подходит около 230 тысяч чувствительных нервных волокон [8]. Рецепторов же еще больше, их число составляет десятки и сотни на каждый квадратный сантиметр.
В зависимости от того, на какие раздражители реагируют сенсорные рецепторы кожи, выделяют четыре их разновидности:
- механорецепторы — на механические воздействия, например, давление;
- проприорецепторы (их зачастую рассматривают как разновидность механорецепторов) — на изменение положения тела и его частей по отношению друг к другу;
- терморецепторы — на изменение температуры;
- ноцицепторы — ответственны за болевые ощущения [9, 10, 11].
В зависимости от строения, рецепторы делятся на свободные (просто нервные окончания), неинкапсулированные (окружены только вспомогательной — глиальной — тканью) и инкапсулированные (заключены в капсулу из соединительной ткани). Но это деление весьма условное, потому что даже вокруг свободных рецепторов присутствуют шванновские клетки. Оставим споры по поводу этих тонкостей специалистам в области гистологии и поговорим подробнее о каждом из типов кожных рецепторов.
Механорецепторы
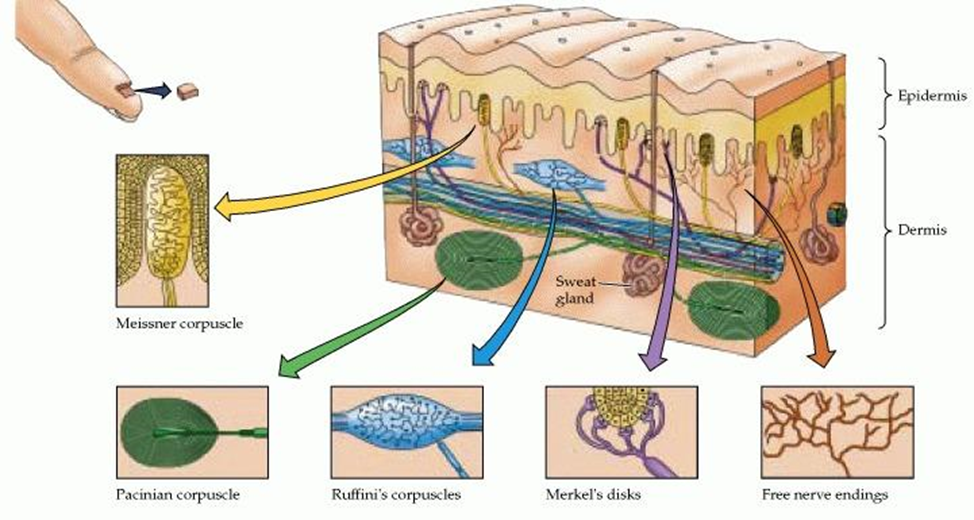
Механорецепторы передают в нервную систему информацию о прикосновениях, давлении, вибрации, натяжении кожи. По типу строения их обычно делят на шесть основных разновидностей (рис. 3):
- Инкапсулированные. К ним относятся четыре разновидности: тельца Мейснера, тельца Пачини, диски Меркеля и тельца Руффини. Их называют низкопороговыми или высокочувствительными, потому что они реагируют даже на слабые механические раздражения и быстро передают тактильную информацию в центральную нервную систему.
- Низкопороговые рецепторы реагируют на достаточно сильные стимулы.
- Рецепторы, расположенные вокруг волосяных фолликулов [12, 13, 14, 15].
Тельца Мейснера (тельца Вагнера-Мейснера)
Тельца Мейснера представляют собой механорецепторы в форме эллипсов, расположенные в сосочках дермы на глубине 150 микрометров. Короткий диаметр такого эллипса составляет от 20 до 40 мкм, длинный — от 80 до 150 мкм, ориентирован он перпендикулярно поверхности кожи. На каждые 2−3 сосочка дермы при исследовании под микроскопом можно обнаружить по крайней мере одно тельце Мейснера. Эти рецепторы — самые распространенные в коже, лишенной волос, например, на ладонях и ступнях. Нервы, которые от них отходят, обеспечивают до 40% чувствительной иннервации кожи руки [17, 18].
Ламеллярные клетки внутри тельца Мейснера как бы уложены в стопки, а между ними находится так называемый межламеллярный матрикс из коллагена и белковых нитей-микрофиламентов. Капсула прикреплена к базальной мембране эпидермиса коллагеновыми волокнами — на верхушке они выходят прямо из межламеллярного матрикса.
В капсулу обычно входит только один аксон (длинный отросток нервной клетки), но известны случаи, когда от телец идут еще 2−7 ответвлений к другим нервным клеткам. Внутри капсулы нервное волокно теряет свою миелиновую оболочку, извивается, и на нем в некоторых местах образуются расширения. Причем аксон одного и того же нейрона может иннервировать сразу несколько телец Мейснера.
Лучше всего тельца Мейснера реагируют на колебания низкой частоты — от 10 до 50 Гц, и этим обусловлены их основные функции. Эти механорецепторы возбуждаются от следующих типов воздействий:
- Давление. Тельце Мейснера способно реагировать, когда кожа продавливается менее чем на 10 микрометров.
- Скольжение по поверхности, особенно текстурированной. Например, за счет этого мозг человека очень тонко контролирует захват предметов руками, даже очень мелких.
- Есть предположение, что тельца Мейснера участвуют в болевой чувствительности, так как в их аксонах вырабатывается субстанция P и некоторые другие пептиды, которые обычно присутствуют в ноцицепторах. Но эта функция до конца не изучена. Чтобы в ней разобраться, нужны новые научные исследования [21].
Как работают тельца Мейснера?
Когда кожа соприкасается с какой-либо поверхностью, механическая нагрузка через коллагеновые волокна передается на капсулу рецептора. В итоге капсула деформируется, конец аксона внутри изгибается и возбуждается. Когда же механическая нагрузка прекращается, капсула возвращается в исходную форму, и нерв снова подает сигнал в центральную нервную систему [22].
Этот тип рецепторов в основном обнаруживается на кончиках пальцев, ладонях, подошвах, губах, языке, небе, в области половых органов. Например, в одном исследовании авторы обнаружили 12 телец Мейснера в каждом квадратном миллиметре кожи кончика мизинца и 5 телец — в каждом квадратном миллиметре кожи у основания большого пальца руки [23].
Тельца Пачини
Тельца Пачини — довольно крупные рецепторы кожи. По форме каждый из них напоминает яйцо, а внутри устроен по типу луковицы — нервное окончание окружено несколькими слоями плоских клеток (рис. 5). Диаметр этих яиц-луковиц может составлять до 0,5−3 мм [24]. Находятся они в глубоких слоях дермы и гиподерме, а также в оболочках внутренних органов из соединительной ткани и брыжейках — структурах, на которых подвешены внутренние органы [25, 26].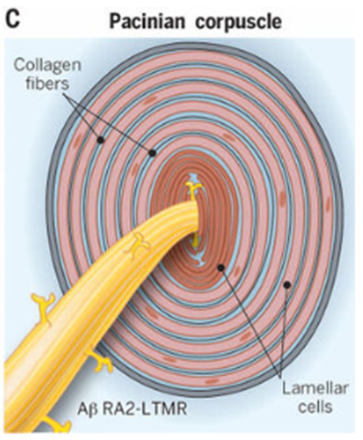
Внутри рецептора находится окончание аксона нервной клетки. Первым слоем вокруг него расположены ламеллярные шванноподобные клетки, как и в тельцах Мейснера. Между этими клетками находится матрикс, имеющий сложное на биохимическом уровне строение. Всё вместе это называется внутренним ядром. Наружное ядро состоит из плоских фибробластоподобных клеток. Снаружи находится капсула, в которой присутствуют макрофаги и кровеносные сосуды. Наружное ядро отделяет от внутреннего промежуточный слой из эндоневральных фибробластов. Сама капсула происходит из периневрия — соединительнотканной оболочки нервных волокон.
Как и в случае с тельцами Мейснера, капсула телец Пачини служит своего рода фильтром, регулирующим частоту колебаний, на которую реагирует нервное окончание. Эта частота составляет от 20 до 1500 Гц, максимальная чувствительность отмечается при 250−350 Гц. Тельца Пачини возбуждаются быстрее, чем тельца Мейснера, и они играют важную роль в восприятии скольжения кожи по текстурированной поверхности. Когда во время экспериментов у испытуемых стимулировали чувствительные нервы, отходящие от телец Пачини, то у них возникало ощущение вибрации и щекотания. Эти рецепторы составляют 10−15% от всех чувствительных нервных окончаний в коже кисти [27, 28].
О функциях и назначении телец Пачини могут кое-что рассказать особенности похожих на них рецепторов у некоторых животных. Так, сходные нервные окончания в клювах уток и гусей, лапах журавлей и цапель улавливают колебания воды. А в крыльях птиц они реагируют на вибрации воздушных потоков. То есть они работают там, где тело животного передвигается в определенной вибрирующей среде [29].
Следующие две разновидности рецепторов относятся к медленно адаптирующимся. Они продолжают реагировать на стимул, когда он уже закончился. Например, если сдвинуть кожу и удерживать ее в новом положении, эти рецепторы еще какое-то время остаются возбужденными.
Диски Меркеля
Число этих рецепторов особенно велико в коже ладоней, подошв, подушечек пальцев, крайней плоти полового члена в клиторе, слизистой оболочке полости рта, пищевода. Их плотность выше на участках кожи, постоянно подверженной воздействию солнечных лучей, по сравнению с закрытыми частями тела. Находятся они в базальном слое эпидермиса как на лишенных волос участках кожи, так и возле волосяных фолликулов [30, 31].
Строение диска Меркеля сильно отличается от телец Мейснера и Пачини (рис. 6). Рецептор состоит из клетки Меркеля и нервного окончания.
Клетка Меркеля имеет яйцевидно-эллиптическую форму и размеры около 10−15 мкм. Ее поверхность покрыта примерно пятьюдесятью микроворсинчатыми или шиповидными выступами, которые соединяются с окружающими клетками эпидермиса (кератиноцитами) немногочисленными, небольшими десмосомами. У этих клеток есть две узнаваемые особенности [32]:
- Их ядро имеет дольчатое строение.
- Внутри них находятся гранулы диаметром от 80 до 100 нм. Они расположены возле нервного окончания, с которым контактирует клетка и, как считают ученые, отвечают за передачу возбуждения [33].
У нижнего края клетки Меркеля находится нервное окончание — так называемый тактильный мениск, — соединенное с ней синапсами. Через них передается сигнал, обуславливающий тактильную чувствительность [34].
Исследования показывают, что диски Меркеля обеспечивают около 25% иннервации кожи руки. Когда в экспериментах у людей стимулируют избирательно только эти рецепторы, то испытуемые ощущают легкое давление. Считается, что диски Меркеля помогают оценивать шероховатые текстуры, форму, края предметов во время ощупывания. При этом они реагируют не на скольжение по поверхности, как, например, тельца Пачини, а на простые прикосновения [35].
Тельца Руффини
Тельца Руффини — самая загадочная разновидность механорецепторов кожи: они изучены хуже всех вышеперечисленных. Выглядит такой рецептор как веретено длиной до 2 мм. Его диаметр в центральной части достигает 150 мкм, по краям — 40 мкм. Тельца Руффини расположены в дерме параллельно линиям растяжения кожи. Они обеспечивают около 20% иннервации руки. Но на кончиках пальцев их плотность невысока — всего одно тельце на 3 квадратных миллиметра. Кроме того, эти рецепторы присутствуют в связках и сухожилиях [36, 37, 38].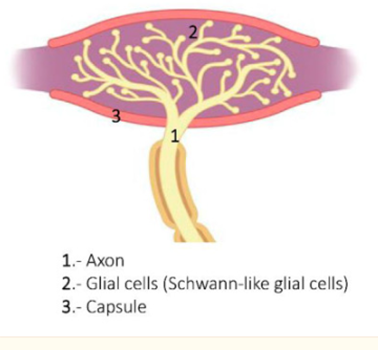
Раньше считалось, что тельца Руффини обеспечивают температурную чувствительность. Но потом выяснилось, что они чувствительны к растяжениям кожи во время сгибания и разгибания конечностей, движений пальцами, а также передают сигналы о шероховатости поверхностей, с которыми соприкасается кожа. Таким образом, их можно рассматривать как проприорецепторы. В настоящее время ученые все еще продолжают дискутировать по поводу их функций [39, 40].
Другие рецепторы кожи
В коже присутствуют и другие типы нервных окончаний. Пожалуй, подробнее стоит остановиться на двух: тельцах Краузе и тельцах Гольджи-Маццони.
Тельца Краузе (рис. 
Тельца Гольджи-Маццони (рис. 9) — специфическая разновидность телец Пачини, встречающаяся только в коже кончиков пальцев. Их отличают более мелкие размеры, меньшее число слоев в «луковице», более тонкая капсула и асимметричное расположение внутреннего ядра вокруг конца аксона. Тельца Гольджи-Маццони расположены в коже более поверхностно по сравнению с тельцами Пачини [43].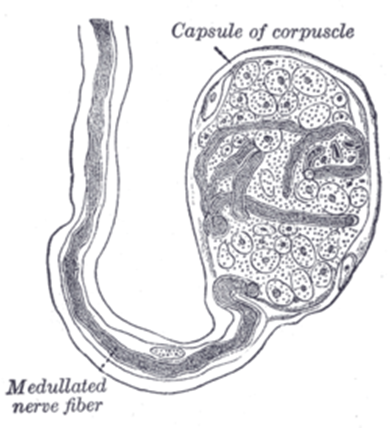

Терморецепторы
Температурная чувствительность кожи реализуется через множество нервных окончаний и волокон. Все терморецепторы можно разделить на две группы: тепловые и холодовые. При постоянной температуре кожи они находятся в покое, а при ее изменении передают сигнал в нервные центры, играющие роль «термостата» организма. При этом важно отличать «настоящие» терморецепторы от ноцицепторов, реагирующих на сильные изменения температуры, повреждающие ткани (ниже 20 °C и выше 45°С), а также от механорецепторов, некоторые из которых тоже могут «чувствовать» холод и тепло. Терморецепторы представлены в коже свободными нервными окончаниями [46].
Долгое время молекулярные механизмы работы терморецепторов оставались для ученых загадкой. Прорыв произошел в 1997 году, когда удалось клонировать ионный канал клеточной мембраны под названием TRPV1. Оказалось, что он активируется при контакте с капсаицином — соединением, содержащемся в перце чили, — а также при нагревании тканей до температуры более 42 °C [47].
Вскоре были обнаружены другие похожие ионные каналы, и удалось даже составить их «тепловую карту» — каждый реагирует на изменения температуры в определенном диапазоне (рис. 10).
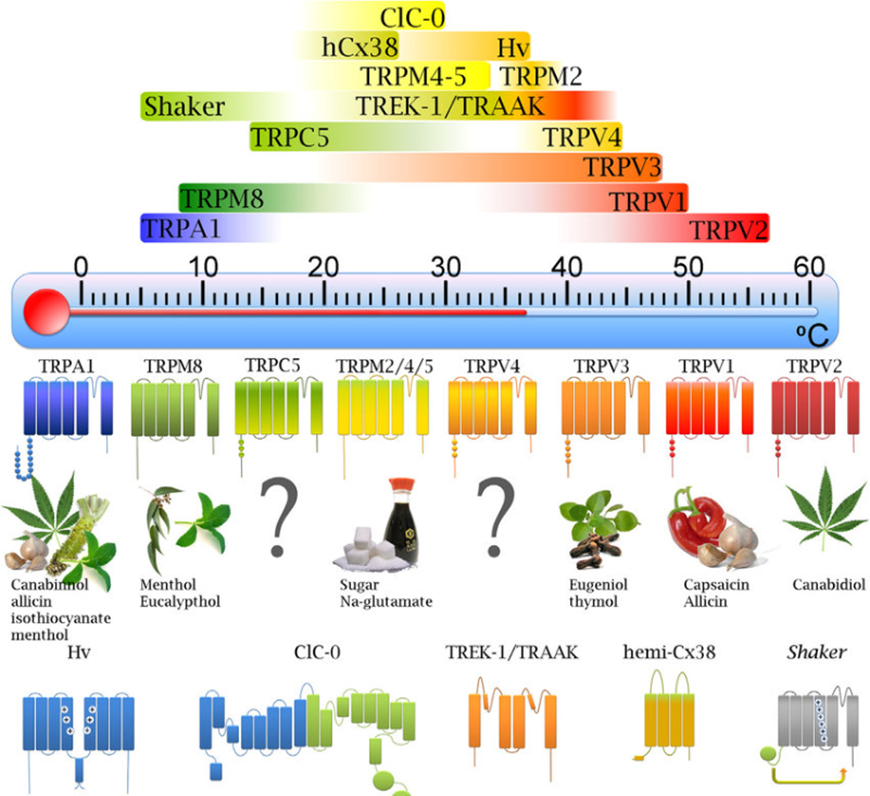
Холодовые рецепторы возбуждаются, когда температура кожи опускается до 25−30°С. Более низкие значения уже могут восприниматься как повреждающие, и тут задействуются ноцицепторы. Интересно, что при прикосновении к предметам, нагретым более чем до 45 °C, может происходить парадоксальная активация холодовых рецепторов, и человек на короткое время ощущает холод.
При нагревании кожи до 30−46°С активируются тепловые рецепторы. Если температура повышается еще больше, то их возбудимость уменьшается, и начинает работать болевая чувствительность [49].
Ноцицепторы
Ноцицепторы относятся к свободным нервным окончаниям. Они иннервируют дерму и эпидермис кожи, оканчиваются в стенках артериол (самых мелких артерий) и окружающей соединительной ткани [50].
Этот тип рецепторов реагирует на повреждающие механические воздействия, изменения температуры, химические вещества. В этом и состоит суть боли: просигнализировать в нервную систему о повреждении тканей. Отсюда вытекает важное свойство ноцицепторов: высокий порог чувствительности. Они активируются, лишь когда ситуация действительно серьезная.
Зачем мы испытываем боль?
На научном языке боль определяют как «сложную совокупность неприятных сенсорных, эмоциональных и когнитивных переживаний, спровоцированных реальным или предполагаемым повреждением тканей и проявляющуюся определенными вегетативными, психологическими и поведенческими реакциями». Вот такое сложное определение, но в нем есть важная оговорка. Само по себе возбуждение ноцицепторов еще не равно боли. Чтобы человек почувствовал, что у него что-то болит, сигнал должен достичь головного мозга и вызвать там определенные реакции, в том числе на эмоциональном уровне [51, 52].
Чаще всего о боли принято говорить как о чем-то неприятном и нежелательном, но на самом деле это важная защитная реакция. Например, некоторые преподаватели медицинских ВУЗов любят задавать студентам на зачетах и экзаменах шутливый вопрос: «Что будет делать мартышка в Африке, если сильно ушибет лапу?». Правильный ответ: «То же самое, что любое другое животное и человек: она будет беречь ее от нагрузок, постарается не опираться на нее и не хвататься ею за лианы». Это одна из универсальных реакций на боль: мы стараемся беречь поврежденную руку или ногу, тем самым защищая ее от повторной травмы и давая время на заживление.
Ноцицепторы возбуждаются от разных стимулов: экстремально высоких и низких температур, травмирующего механического воздействия (например, при ударе), токсичных химических веществ, медиаторов воспаления, которые выделяются в поврежденных тканях. И всё это сигнализирует нервной системе об одном: воздействие слишком сильное, оно уже навредило или может навредить, нужно что-то предпринимать.
Чтобы передать сигнал о боли, ноцицепторы обычно используют такие молекулы-медиаторы, как глутамат, субстанция P, пептид, связанный с геном кальцитонина, и соматостатин [53].
Еще один игрок в болевой чувствительности
Раньше считалось, что, достигая эпидермиса, аксоны, несущие ноцицепторы, полностью теряют свою миелиновую оболочку из шванновских клеток и располагаются в виде свободных нервных окончаний. Но относительно недавние научные работы показали, что это не так. Шванновские клетки всё же есть: они находятся в дерме, проникают в эпидермис, и в них как бы упираются концы аксонов, отвечающих за болевую чувствительность. Из-за тесной связи с ноцицепторами ученые назвали эти клетки ноцицептивными шванновскими клетками.
В 2019 году группа ученых поделилась результатом интересного эксперимента. Они решили изучить функции этих шванновских клеток с помощью оптогенетики — применения белков, реагирующих на свет. Шванновские клетки в коже подошв передних лап мышей были заражены вирусом, который заставил их синтезировать особые белки. Из этих белков на поверхности клеток формировались светочувствительные ионные каналы. За счет них после облучения синим цветом клетки активировались. В результате усилились импульсы в нервах, чувствительных к боли. А мыши стали отдергивать лапы, облизывать их, трясти ими — как будто животным было больно. На основе этого ученые сделали вывод, что ноцицептивные шванновские клетки — еще один участник в возникновении боли. Они активируются сами, а после этого активируют нервные окончания [54].
Это интересно: умеет ли кожа чувствовать ультрафиолетовое излучение?
В 2011 году в научном журнале Current Biology были опубликованы результаты исследования, которое показало, что кожа умеет «видеть» ультрафиолетовое излучение, а в качестве «рецепторов» выступают меланоциты. Исследователи под руководством Елены Оанча проанализировали гены, активные в этих клетках, и обнаружили, что в меланоцитах вырабатывается чувствительный к свету белок родопсин — такой же присутствует в сетчатке глаза и помогает нам видеть свет.
Когда на меланоциты воздействовали ультрафиолетовыми лучами, выработка меланина в них в течение 24 часов увеличилась в пять раз. А когда в клетках предварительно «отключили» ген родопсина, такого эффекта больше отмечалось.
Этот эксперимент показал, что кожа может буквально видеть УФ-лучи и принимать экстренные меры по защите от них [55, 56, 57].
Вегетативная иннервация кожи
Кожа не только отправляет сигналы в центральную нервную систему, но и получает от нее указания. Передаются они через вегетативную нервную систему — ту самую, что работает сама по себе, и человек не может контролировать ее сознательно. Кожу тела по большей части иннервирует симпатический отдел — тот, что реагирует на стресс. На коже лица представлен еще и парасимпатический. Они регулируют работу кровеносных сосудов и желез [58].
Кожа намного теснее, чем кажется на первый взгляд, связана с нервной, эндокринной и иммунной системами. Основные взаимосвязи продемонстрированы на рис. 11.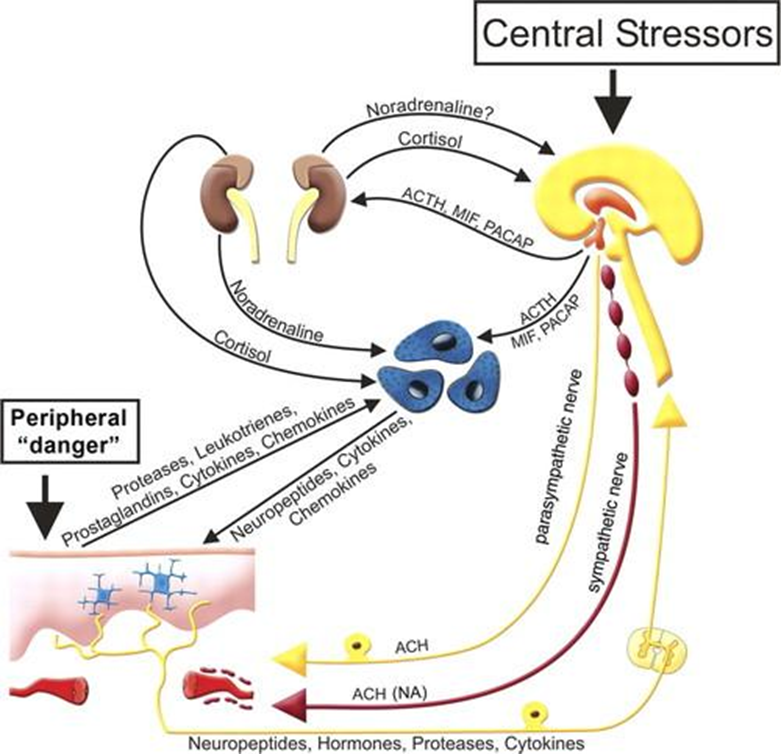
На рисунке показано, что различные стрессовые факторы — как центральные, действующие внутри организма, так и повреждение периферических тканей, активируют гипофиз и гипоталамус. Это приводит к высвобождению нейромедиаторов, таких как кортикотропин-рилизинг-гормон (CRH), меланоцитостимулирующий гормон (MSH), полипептид, активирующий аденилатциклазу гипофиза (PACAP). В свою очередь, эти соединения стимулируют выработку норадреналина и кортизола в надпочечниках либо напрямую влияют на иммунные клетки через рецепторы CRH, MC или PAC, тем самым регулируя воспалительный процесс и иммунные реакции. Гормоны надпочечников тоже действуют на иммунные клетки, такие как лимфоциты, гранулоциты и макрофаги. На этом цепочка событий не заканчивается: иммунные клетки начинают синтезировать «воспалительные молекулы» — цитокины, хемокины и нейропептиды, и те оказывают свои эффекты в коже. Одновременно активируется вегетативная нервная система. Она влияет на кровеносные сосуды и другие структуры кожи, активируя защитные реакции [59].
Возрастные изменения рецепторов кожи
О том, что с возрастом у многих людей снижаются, вплоть до полной потери, слух, зрение, обоняние, говорят часто и много. Снижение тактильной чувствительности часто остается за кулисами, но это тоже актуальная проблема. Ведь если человек хуже воспринимает прикосновения к коже, то это сказывается и на способности к выполнению повседневных дел, и на качестве тактильного контакта с близкими.
Доказано, что с возрастом уменьшается число нервных волокон в дерме и эпидермисе, ухудшается проведение сигнала по нервам, увеличивается число токсичных нейропротеинов, а в спинномозговых корешках всё больше нервов теряет свою миелиновую оболочку [60].
Некоторые исследования показали, что в процессе старения в коже постоянно уменьшается число телец Мейснера и клеток Меркеля. Меняется внешний вид телец Мейснера: они становятся более мелкими, принимают округлую форму и «прячутся» глубже в дерму. В аксонах телец Мейснера и клеток Меркеля снижается число Piezo2 — ионных каналов, реагирующих на механические раздражения. Тельца Пачини такая судьба обходит: они почти не претерпевают возрастных изменений [61]. Во время одного исследования ученые решили проверить, почему у некоторых пожилых людей снижается способность к распознаванию текстур на ощупь, а у других оно почти не страдает. Оказалось, что дело в разной плотности мейснеровских телец: чем она ниже, тем хуже тактильные ощущения [62].
Что касается центральной нервной системы, то тут был обнаружен один интересный факт. У людей в возрасте 60−85 лет площадь зоны коры головного мозга, связанная с чувствительностью рук, оказалась на 40% больше, чем у 19−35-летних. При этом сенсорные функции у них хуже. Такие же особенности мозга у людей некоторых профессий, например, музыкантов, а также у слепых, читающих шрифт Брайля, приводят к повышению чувствительности. Исследователи считают, что у пожилых этот феномен возникает из-за того, что ухудшаются тормозные процессы в коре головного мозга [63].
Свою лепту в «сенсорное старение» вносят и такие факторы, как потеря миелиновых оболочек и нейронов, уменьшение массы мозга (оно ускоряется после 70 лет), нарушение мозгового кровотока, обменных процессов. Особенности и механизмы ухудшения кожной чувствительности с возрастом изучать сложно, потому что тут задействованы и рецепторы, и нервные волокна, и центральная нервная система. Но это важно, потому что, зная обо всех механизмах старения организма, появляется больше потенциальных возможностей повлиять на них [64, 65, 66].